-
Conoce por qué deberías realizarte una prueba de VPH
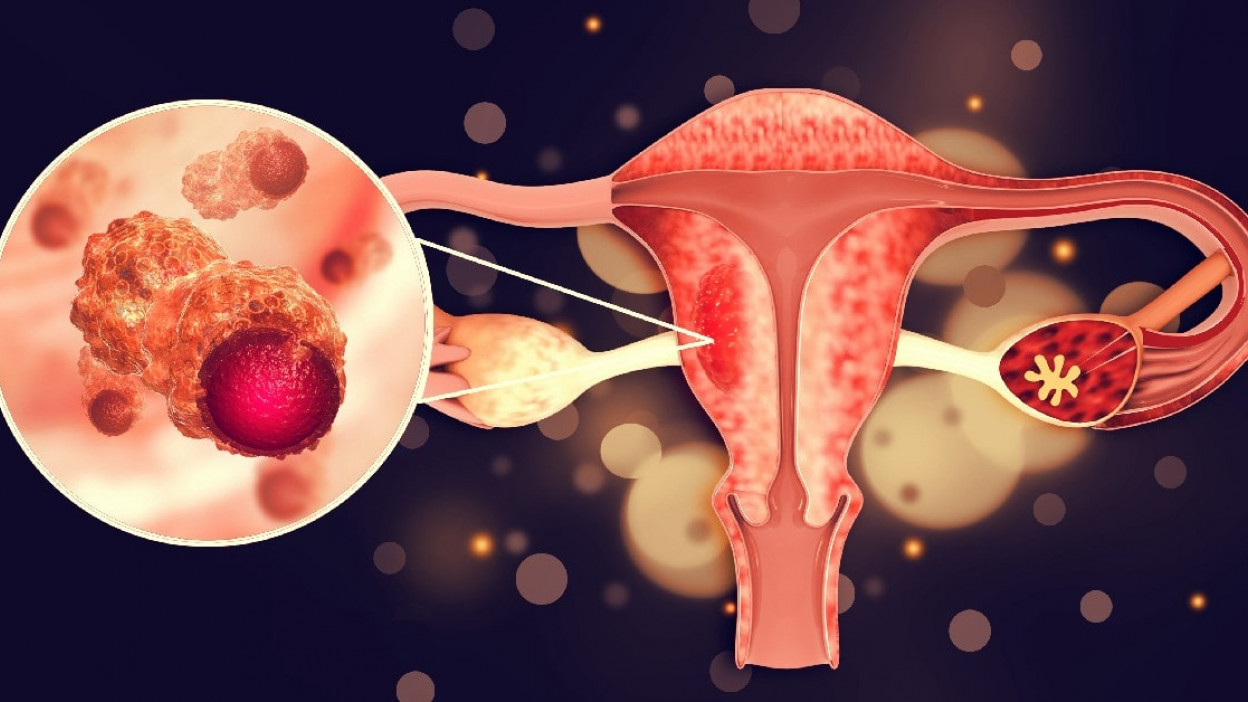
El virus del papiloma humano (VPH) es un grupo de virus muy extendido, con más de 100 tipos que pueden infectar la piel y las mucosas humanas. Lo interesante del VPH es que la mayoría de las personas que lo contraen nunca son conscientes de su infección y pueden no desarrollar ningún síntoma relacionado, ya que el virus suele desaparecer por sí solo. Se calcula que la mayoría de las personas sexualmente activas sufrirán una infección por VPH en algún momento de su vida. Sin embargo, es esencial comprender que ciertos tipos de VPH pueden provocar problemas de salud en algunos casos, por lo que es crucial realizar pruebas periódicas.
Aunque muchas infecciones por VPH no causan problemas de salud ni signos aparentes, algunas cepas pueden provocar verrugas genitales o incluso cáncer de cuello uterino. Además, el VPH puede causar las típicas verrugas cutáneas. Por lo tanto, ser proactivo con respecto a su salud y someterse a las pruebas del VPH puede desempeñar un papel importante en la detección precoz y el tratamiento oportuno de cualquier problema potencial.
La lenta progresión de los problemas de salud relacionados con el VPH subraya la importancia de las pruebas periódicas. Los cánceres provocados por el VPH pueden tardar muchos años, y a veces incluso décadas, en desarrollarse plenamente. Por lo tanto, la detección precoz mediante pruebas rutinarias puede marcar una diferencia sustancial en el resultado del tratamiento y la salud en general.
¿Se considera el VPH una ETS?
Dado que el VPH se propaga a través de las relaciones sexuales, se clasifica como enfermedad de transmisión sexual (ETS) o infección de transmisión sexual (ITS). De hecho, el VPH es la ETS más común, y se cree que la mayoría de las personas se enfrentarán a él en algún momento de su vida. Por ello, las prácticas sexuales responsables y las pruebas periódicas son esenciales para salvaguardar la propia salud y la de sus parejas.
Conocimiento de las infecciones orales y genitales por VPH
Curiosamente, los tipos de VPH que infectan las zonas genitales también pueden causar infecciones en la cavidad oral, incluidas la garganta y la boca. Algunas cepas del VPH oral se asocian a cánceres en la garganta y el revestimiento de la boca, mientras que otras pueden provocar verrugas en estas zonas. Al igual que ocurre con las infecciones genitales por VPH, la mayoría de los casos de infecciones orales por VPH se resuelven por sí solos sin causar ningún problema.
Dé prioridad a su salud con pruebas periódicas del VPH
Dada la prevalencia del VPH y sus posibles implicaciones para la salud, es fundamental ser proactivo con respecto a su salud. Las pruebas periódicas del VPH pueden proporcionar una detección precoz y una intervención oportuna en caso de que surja algún problema. Recuerde que la mayoría de las infecciones por VPH desaparecen por sí solas, pero es mejor prevenir y hacerse las pruebas con regularidad. Cuidar de su salud y ser consciente de su estado no sólo le protegerá, sino que también contribuirá a una sociedad más sana y responsable.
Así pues, no lo dudes: Programa hoy mismo tu prueba de VPH y da un paso para cuidar de sí mismo y de sus seres queridos. Recuerde, la detección precoz y la prevención son las claves para mantener una vida feliz y sana.
Si usted amó este poste y usted ciertamente como para recibir detalles adicionales referente prueba VPH amablemente visita el Web page.
-
El tamizaje neonatal y los trastornos del sistema inmunitario
El tamizaje neonatal es una iniciativa de salud pública fundamental que desempeña un papel esencial en la identificación de posibles trastornos de salud en los lactantes poco después de nacer. Entre las afecciones que se detectan se encuentran los trastornos del sistema inmunitario, que son esenciales para la defensa del organismo frente a infecciones y enfermedades. La detección e intervención tempranas son cruciales para que los lactantes con trastornos del sistema inmunitario reciban un tratamiento y apoyo adecuados. Este artículo analiza la importancia del tamizaje neonatal para detectar trastornos del sistema inmunitario y la importancia de reforzar las defensas del organismo desde el principio.
 1. El papel del sistema inmunitario
1. El papel del sistema inmunitarioEl sistema inmunitario es una compleja red de células, tejidos y órganos que trabajan conjuntamente para proteger al organismo de agentes patógenos nocivos, como bacterias, virus y otras sustancias extrañas. Un sistema inmunitario que funcione correctamente es esencial para mantener la salud y el bienestar general.
2. Trastornos del sistema inmunitario en recién nacidos
Los trastornos del sistema inmunitario, también conocidos como inmunodeficiencias primarias, son un grupo de afecciones genéticas que merman la capacidad del organismo para luchar eficazmente contra las infecciones. Estos trastornos pueden variar de leves a graves y pueden afectar a distintos componentes del sistema inmunitario.
3. La importancia de la detección precoz
La detección precoz de los trastornos del sistema inmunitario en los recién nacidos es fundamental por varias razones:
a. Intervención oportuna: La detección precoz permite una intervención médica rápida y estrategias de gestión adecuadas para prevenir o minimizar el impacto de los trastornos del sistema inmunitario en la salud del lactante.
b. Prevención de infecciones: Los lactantes con trastornos del sistema inmunitario corren un mayor riesgo de sufrir infecciones graves y recurrentes. El diagnóstico precoz permite a los profesionales sanitarios aplicar medidas e intervenciones preventivas para proteger al bebé de infecciones potencialmente mortales.
c. Apoyo a las familias: La detección precoz proporciona a los padres y las familias los conocimientos que necesitan para comprender el estado de salud de su hijo, acceder a atención especializada y tomar decisiones informadas sobre la atención sanitaria de su hijo.
4. Métodos de detección de trastornos del sistema inmunitario
El tamizaje neonatal de los trastornos del sistema inmunitario suele consistir en un análisis de sangre para evaluar la función inmunitaria del bebé. Esta prueba evalúa los niveles y la funcionalidad de determinadas células inmunitarias y anticuerpos, lo que ayuda a identificar posibles deficiencias inmunitarias.
5. El papel de los profesionales sanitarios
Los profesionales sanitarios, incluidos pediatras, neonatólogos e inmunólogos, son esenciales en el proceso de cribado del recién nacido para detectar trastornos del sistema inmunitario:
a. Recogida de muestras de sangre: Los profesionales sanitarios recogen muestras de sangre de los recién nacidos mediante un pinchazo en el talón u otros métodos mínimamente invasivos. Estas muestras se envían a continuación a análisis de laboratorio para evaluar la función inmunitaria del bebé.
b. Interpretación y comunicación: La interpretación de los resultados del cribado requiere la experiencia de profesionales sanitarios, en particular inmunólogos y especialistas en trastornos del sistema inmunitario. Estos profesionales comunican los resultados a los padres o tutores legales, les explican las implicaciones y les orientan sobre los cuidados de seguimiento necesarios.
6. Intervención y apoyo precoces
En el caso de los lactantes diagnosticados de trastornos del sistema inmunitario mediante el tamizaje neonatal, la intervención y el apoyo tempranos son cruciales para controlar su estado y optimizar su salud.
a. Atención especializada: Los lactantes con trastornos del sistema inmunitario pueden requerir atención especializada de inmunólogos o especialistas pediátricos con experiencia en el tratamiento de inmunodeficiencias.
b. Terapia de reemplazo de inmunoglobulina: En algunos casos, los bebés con inmunodeficiencias pueden beneficiarse de la terapia de reemplazo de inmunoglobulina para proporcionarles los anticuerpos necesarios para combatir las infecciones.
7. Promoción de un entorno saludable
Además de las intervenciones médicas, los profesionales sanitarios y los padres desempeñan un papel en la promoción de un entorno saludable para los lactantes con trastornos del sistema inmunitario. Esto incluye practicar una buena higiene, garantizar una nutrición adecuada y minimizar la exposición a posibles fuentes de infección.
8. Capacitar a las familias
Proporcionar información y apoyo a los padres y las familias es vital para el cuidado de los lactantes con trastornos del sistema inmunitario. Educar a las familias sobre la enfermedad, las opciones de tratamiento y las posibles complicaciones les permite participar activamente en la atención sanitaria de su hijo.
El tamizaje neonatal de los trastornos del sistema inmunitario es una herramienta valiosa para identificar precozmente posibles problemas de salud en los lactantes. La detección precoz permite intervenciones oportunas, medidas preventivas y atención especializada para apoyar el sistema inmunitario del bebé desde el principio.
Los profesionales sanitarios desempeñan un papel fundamental en el proceso de tamizaje neonatal, desde la recogida de muestras de sangre hasta la interpretación de los resultados y la orientación de las familias en los pasos siguientes. Al dar prioridad a la detección e intervención tempranas, reforzamos las defensas del organismo y proporcionamos a los bebés con trastornos del sistema inmunitario el mejor comienzo posible en la vida.
Mediante un esfuerzo de colaboración en el que participen los profesionales sanitarios, los padres y las redes de apoyo, podemos optimizar la salud y el bienestar de los lactantes con trastornos del sistema inmunitario, fomentando un futuro en el que todos los niños tengan la oportunidad de prosperar y crecer con la fuerza de un sistema inmunitario resistente.
-
Hipertiroidismo: Abordaje Clínico a través del Perfil Tiroideo
El hipertiroidismo es una enfermedad caracterizada por una producción excesiva de hormonas tiroideas por parte de la glándula tiroides. Este desequilibrio hormonal puede provocar una serie de síntomas y posibles complicaciones de salud. Una de las herramientas esenciales para diagnosticar y tratar el hipertiroidismo es el perfil tiroideo, un conjunto de análisis de sangre que evalúa la función tiroidea y los niveles hormonales. Este artículo explora el abordaje clínico del hipertiroidismo a través de la interpretación del perfil tiroideo, permitiendo un diagnóstico y tratamiento eficaces.
Entendiendo el hipertiroidismo
En el hipertiroidismo, la glándula tiroides se vuelve hiperactiva y produce un exceso de hormonas tiroideas: tiroxina (T4) y triyodotironina (T3). Estas hormonas regulan el metabolismo, los niveles de energía y diversas funciones corporales. Cuando sus niveles son elevados, el cuerpo experimenta un ritmo metabólico acelerado, lo que provoca una serie de síntomas y posibles complicaciones.
El papel del perfil tiroideo en el diagnóstico del hipertiroidismo
Un perfil tiroideo consta de varios componentes clave que ayudan a diagnosticar el hipertiroidismo y evaluar la gravedad de la afección:
1. La TSH es producida por la hipófisis y regula la producción de hormonas tiroideas. En el hipertiroidismo, la glándula tiroides se vuelve autónoma, produciendo un exceso de hormonas sin responder a la retroalimentación de la TSH. Como resultado, los niveles de TSH son típicamente suprimidos o indetectables en individuos hipertiroideos.
2. La T4 total representa el nivel global de T4 circulante, mientras que la T4 libre mide la forma activa y no ligada de la hormona. En el hipertiroidismo, tanto los niveles de T4 Total como de T4 Libre están elevados debido a la mayor producción de hormonas tiroideas por parte de la glándula tiroides hiperactiva.
3. T3 es la hormona tiroidea más potente en comparación con la T4. En el hipertiroidismo, los niveles de T3 también están aumentados, lo que refleja la producción excesiva tanto de T4 como de T3 por parte de la glándula tiroides.
Interpretación de los resultados del perfil tiroideo en el hipertiroidismo:
Un análisis exhaustivo del perfil tiroideo ayuda a los médicos a diagnosticar el hipertiroidismo y a determinar su gravedad. Las siguientes son interpretaciones clave de los resultados del perfil tiroideo en pacientes hipertiroideos:
1. TSH baja o indetectable: En el hipertiroidismo, los niveles de TSH son típicamente bajos o indetectables debido a la interrupción del circuito de retroalimentación. Un nivel suprimido de TSH es un sello distintivo de una tiroides hiperactiva.
2. Niveles elevados de T4 total y T4 libre: Niveles elevados de T4 total y T4 libre indican una producción excesiva de hormona tiroidea. Estos hallazgos confirman hipertiroidismo.
3. En el hipertiroidismo, los niveles de T3 también están elevados. Los niveles elevados de T3 contribuyen al estado hipermetabólico y a los síntomas asociados con el hipertiroidismo.
Enfoque clínico del tratamiento del hipertiroidismo
Una vez diagnosticado el hipertiroidismo mediante el perfil tiroideo, el enfoque clínico se centra en controlar los síntomas, restablecer los niveles normales de hormonas tiroideas y abordar la causa subyacente. Las opciones de tratamiento para el hipertiroidismo incluyen:
1. Medicamentos antitiroideos: Medicamentos como el metimazol y el propiltiouracilo (PTU) inhiben la producción de hormonas tiroideas. Suelen recetarse para controlar los síntomas y normalizar los niveles de hormonas tiroideas.
2. La terapia con yodo radiactivo (RAI) es un tratamiento común para el hipertiroidismo. El yodo radiactivo se administra por vía oral y la glándula tiroides lo absorbe. El yodo radiactivo destruye entonces las células tiroideas hiperactivas, reduciendo la producción de hormonas.
3. En algunos casos puede ser necesaria la extirpación quirúrgica de una parte o de toda la glándula tiroides, especialmente cuando los medicamentos antitiroideos o la terapia con yodo radiactivo no son adecuados o eficaces.
Seguimiento del progreso con el perfil tiroideo
Monitoreo del progreso con el perfil tiroideo
Las pruebas de perfil tiroideo son esenciales para controlar el progreso del tratamiento del hipertiroidismo. A medida que avanza el tratamiento, los niveles de hormona tiroidea deben volver gradualmente a los valores normales. Las pruebas periódicas de seguimiento del perfil tiroideo ayudan a los profesionales sanitarios a ajustar las dosis de medicación u otros tratamientos según sea necesario.
El perfil tiroideo es una herramienta fundamental en el diagnóstico y tratamiento del hipertiroidismo, ya que permite a los profesionales sanitarios identificar la sobreproducción de hormonas tiroideas y evaluar la gravedad de la enfermedad. La interpretación del perfil tiroideo, incluyendo niveles bajos o indetectables de TSH, niveles elevados de T4 total, T4 libre, T3 y T3 libre, confirma el diagnóstico de hipertiroidismo. Con esta información, los médicos pueden desarrollar un plan de tratamiento adecuado, con el objetivo de normalizar los niveles de hormonas tiroideas, aliviar los síntomas y mejorar el bienestar general del paciente.
La detección precoz y el tratamiento eficaz del hipertiroidismo son esenciales para prevenir posibles complicaciones y garantizar el mejor resultado posible para los pacientes. El control periódico de los niveles de hormonas tiroideas mediante el perfil tiroideo permite una evaluación continua y el ajuste de las estrategias de tratamiento, promoviendo una función tiroidea óptima y una mejor calidad de vida para las personas con hipertiroidismo. Si sospecha que puede tener hipertiroidismo o experimenta síntomas asociados a esta afección, consulte a su profesional sanitario para que le evalúe y le proporcione una atención personalizada.
En el caso de que usted amado este artículo informativo junto con usted desea ser dado más información sobre parfil tiroideo parfil tiroideo le imploro que detenga por nuestra página.
-
La prueba de papanicolau en mujeres jóvenes
La prueba de papanicolau, también conocida como prueba de papanicolau, es una herramienta de detección crucial para la salud de la mujer, papanicolau utilizada principalmente para detectar cambios anormales en las células del cuello uterino que pueden indicar la presencia de cáncer de cuello uterino o condiciones precancerosas. Para las mujeres jóvenes, la cuestión de cuándo comenzar y con qué frecuencia hacerse la prueba es esencial para garantizar la detección temprana y la atención preventiva. Este artículo proporciona una guía completa para mujeres jóvenes sobre cuándo comenzar la prueba de papanicolau y la frecuencia recomendada de la prueba, lo que hace que el proceso sea fácil de entender y navegar.
1. Entendiendo la prueba de papanicolau
La prueba de papanicolau es un procedimiento simple y no invasivo que consiste en recolectar una muestra de células del cuello uterino durante un examen pélvico. Luego, estas células se examinan bajo un microscopio para detectar cualquier cambio anormal que pueda indicar la presencia de cáncer de cuello uterino o condiciones precancerosas.
2. Cuándo comenzar la prueba de papanicolau
El Colegio Estadounidense de Obstetras y Ginecólogos (ACOG, por sus siglas en inglés) recomienda que las mujeres comiencen a hacerse la prueba de papanicolau a la edad de 21 años, independientemente de si han comenzado a tener relaciones sexuales. Por lo general, no es necesario hacerse la prueba de detección antes de los 21 años, ya que el cáncer de cuello uterino es raro en mujeres jóvenes.
3. Vacunación contra el VPH y prueba de papanicolau
La vacuna contra el virus del papiloma humano (VPH) se recomienda tanto para niños como para niñas, idealmente antes de que sean sexualmente activos. Si bien la vacuna protege contra ciertas cepas de VPH de alto riesgo que pueden provocar cáncer de cuello uterino, no brinda inmunidad completa. Por lo tanto, las mujeres jóvenes que han recibido la vacuna contra el VPH aún deben someterse a exámenes de papanicolau regulares según lo recomendado.
4. Frecuencia de la prueba de papanicolau
La frecuencia de las pruebas de papanicolau depende de la edad de la mujer y del historial de pruebas:
a. Mujeres de 21 a 29 años: Las mujeres de este grupo de edad deben someterse a una prueba de papanicolau cada tres años. La prueba de VPH no se recomienda de forma rutinaria para este grupo de edad a menos que haya anomalías en la prueba de papanicolau.
b. Mujeres de 30 a 65 años: Las mujeres de 30 a 65 años tienen dos opciones de detección: una prueba de papanicolau sola cada tres años o una combinación de prueba de papanicolau y prueba del VPH (prueba conjunta) cada cinco años. Se prefiere la prueba conjunta ya que proporciona una evaluación más completa de la salud cervical.
C. Mujeres mayores de 65 años: Las mujeres mayores de 65 años pueden dejar de hacerse las pruebas de detección si han tenido pruebas regulares con resultados normales en la última década. Sin embargo, las mujeres con antecedentes de precáncer de cuello uterino deben continuar con las pruebas durante al menos 20 años después del diagnóstico inicial.
5. Factores de alto riesgo y exámenes de detección más frecuentes
Algunas mujeres pueden tener factores de alto riesgo que requieren pruebas de papanicolau más frecuentes. Estos factores incluyen
a. Sistema inmunitario debilitado: Las mujeres con sistemas inmunitarios debilitados debido a una infección por VIH, trasplantes de órganos o ciertos tratamientos médicos pueden necesitar exámenes de detección más frecuentes.
b. Resultados anormales previos: Las mujeres con antecedentes de resultados anormales en la prueba de papanicolau pueden requerir exámenes de detección más frecuentes según lo determine su proveedor de atención médica.
6. Comunicación con proveedores de atención médica
Las mujeres jóvenes deben establecer una comunicación abierta y clara con sus proveedores de atención médica con respecto a su prueba de papanicolau. Discutir los factores de riesgo individuales, el historial de salud y cualquier inquietud ayuda a determinar el programa de detección adecuado.
7. Empoderando la salud de la mujer
Al participar en exámenes de papanicolau regulares como se recomienda, las mujeres jóvenes pueden desempeñar un papel activo en su salud y bienestar. La detección temprana de cualquier cambio anormal permite la intervención oportuna y la atención preventiva.
8. Educando a las Mujeres Jóvenes
Los esfuerzos educativos juegan un papel vital en la promoción de la prueba de papanicolau entre las mujeres jóvenes. Crear conciencia sobre la importancia de las pruebas de detección periódicas empodera a las mujeres jóvenes para que prioricen su salud y busquen atención preventiva.
La prueba de papanicolau es una herramienta crucial en el cuidado de la salud de la mujer, ya que brinda detección temprana y atención preventiva para el cáncer de cuello uterino y las afecciones precancerosas. Para las mujeres jóvenes, comenzar la prueba de papanicolau a la edad de 21 años y seguir la frecuencia de detección recomendada garantiza una salud y un bienestar cervical óptimos.
La prueba de papanicolau regular, en combinación con la vacuna contra el VPH, reduce significativamente el riesgo de cáncer de cuello uterino. Al mantenerse informadas, comunicarse con los proveedores de atención médica y cumplir con las pautas de detección recomendadas, las mujeres jóvenes pueden hacerse cargo de su salud y abrazar un futuro más saludable, libre de la carga del cáncer de cuello uterino.
-
El impacto del tamiz neonatal en la calidad de vida de los niños y sus familias
El tamiz neonatal es una intervención de salud pública fundamental que ha transformado el panorama de la asistencia sanitaria pediátrica. Este proceso de cribado esencial tiene como objetivo identificar posibles problemas de salud en los recién nacidos, lo que permite una detección precoz e intervenciones oportunas. Más allá de sus beneficios médicos inmediatos, el tamiz neonatal repercute profundamente en la calidad de vida de los niños y sus familias. Este artículo explora el impacto polifacético del tamiz neonatal en el bienestar, los resultados sanitarios y las experiencias emocionales de los niños y sus familias.
 1. Detección e intervención tempranas
1. Detección e intervención tempranasUna de las principales ventajas del tamiz neonatal es su capacidad para detectar enfermedades en una fase temprana de la vida del niño. La detección precoz permite intervenir y tratar a tiempo, lo que puede evitar complicaciones graves y mejorar la salud a largo plazo.
Para las familias, la detección precoz proporciona tranquilidad, ya que los posibles problemas de salud se identifican y abordan en las primeras fases. La posibilidad de una intervención rápida puede aliviar considerablemente la ansiedad y la incertidumbre, fomentando una sensación de autonomía y control sobre la salud del niño.
2. Mejora de los resultados sanitarios
El tamiz neonatal ha sido decisivo para mejorar la salud de los niños con diversas afecciones congénitas y genéticas. La detección precoz y las intervenciones adecuadas pueden conducir a una gestión más eficaz de las afecciones, reduciendo el riesgo de complicaciones y mejorando la salud y el bienestar generales.
La mejora de los resultados sanitarios se traduce en una mejor calidad de vida para el niño, ya que es más probable que experimente un mejor funcionamiento físico y cognitivo, menos hospitalizaciones y una menor necesidad de procedimientos médicos invasivos.
3. Mejora de los hitos del desarrollo
La detección e intervención tempranas mediante el tamiz neonatal contribuyen a que el desarrollo de los niños sea positivo. Abordar los posibles problemas de salud con prontitud puede prevenir o mitigar los retrasos en el desarrollo, garantizando que los niños tengan el mejor comienzo posible en la vida.
Las familias experimentan la alegría y la satisfacción de ver a sus hijos alcanzar los hitos del desarrollo y desarrollar todo su potencial. Los programas de intervención temprana, como la logopedia y la terapia ocupacional, favorecen aún más el desarrollo del niño, permitiéndole prosperar y participar plenamente en su comunidad.
4. Capacitar a las familias con información
Los cribados neonatales proporcionan a las familias información esencial sobre la salud de su hijo, incluidos los posibles problemas de salud y las opciones de apoyo y tratamiento disponibles. Con estos conocimientos, las familias pueden tomar decisiones con conocimiento de causa y participar activamente en la atención sanitaria de su hijo.
La información que proporciona el tamiz neonatal capacita a las familias para defender las necesidades de sus hijos y colaborar eficazmente con los profesionales sanitarios. Esta colaboración mejora la calidad general de la atención y fomenta un sentimiento de confianza y comunicación entre las familias y el equipo sanitario.
5. Reducción de las cargas económicas
La detección e intervención tempranas mediante el tamiz neonatal pueden suponer un ahorro de costes para las familias. Al prevenir complicaciones graves de salud, las familias pueden experimentar una reducción de los gastos médicos relacionados con hospitalizaciones, cirugías y tratamientos a largo plazo.
Además, los servicios de intervención precoz, cuando se inician con prontitud, pueden evitar la necesidad de intervenciones más intensivas y costosas en el futuro. Las familias pueden reorientar los recursos hacia el bienestar y el desarrollo general de su hijo, reduciendo la presión financiera y mejorando su calidad de vida en general.
6. Apoyo emocional y afrontamiento
Recibir un diagnóstico a través del tamiz neonatal puede ser una experiencia emocional para las familias. Aunque puede suponer un alivio debido a la detección precoz, también puede evocar una serie de emociones, como preocupación e incertidumbre sobre el futuro.
Los programas de tamiz neonatal suelen incluir servicios de apoyo a las familias, que proporcionan apoyo emocional, asesoramiento y acceso a grupos de apoyo. Estos recursos ayudan a las familias a hacer frente a los retos e incertidumbres asociados a un diagnóstico, fomentando la resiliencia y el bienestar emocional.
7. Abogar por políticas y sensibilización
Las familias cuyos hijos se benefician del tamiz neonatal suelen convertirse en defensores de la financiación continuada y la ampliación de los programas de cribado. Al compartir sus experiencias y el impacto positivo de la detección e intervención tempranas, contribuyen a sensibilizar a la comunidad en general sobre la importancia del tamiz neonatal.
Sus esfuerzos de promoción pueden conducir a cambios políticos y a un mayor acceso al tamiz neonatal para todos los niños, independientemente de su ubicación geográfica o situación socioeconómica.
El tamiz neonatal tiene un impacto transformador en la calidad de vida de los niños y sus familias. Mediante la detección precoz y las intervenciones oportunas, el tamiz neonatal mejora los resultados sanitarios, favorece los hitos del desarrollo y proporciona información y recursos a las familias.
El apoyo emocional proporcionado a las familias a través del proceso de cribado refuerza su capacidad para hacer frente a posibles problemas de salud, fomentando un sentido de resiliencia y empoderamiento. Además, el ahorro de costes asociado a la detección precoz contribuye a reducir las cargas financieras de las familias.
A medida que seguimos reconociendo el valor del tamiz neonatal, es esencial dar prioridad a su accesibilidad, equidad y mejora continua. Al invertir en la detección e intervención tempranas, creamos un futuro en el que todos los niños tienen la oportunidad de prosperar y llevar una vida plena, lo que repercute positivamente en el bienestar de las familias y las comunidades por igual.
-
¿Cuándo es necesario hacerse un urocultivo de seguimiento?
El urocultivo, también conocido como cultivo de orina, urocultivo es una valiosa prueba diagnóstica utilizada para detectar infecciones bacterianas en el tracto urinario. Aunque el urocultivo se suele realizar cuando se presentan síntomas de una infección del tracto urinario (ITU), hay casos en los que es necesario realizar un urocultivo de seguimiento.
Es por ello que hablaremos de la importancia del urocultivo de seguimiento y los escenarios en los que se recomienda, capacitando a las personas para tomar medidas proactivas en el mantenimiento de su salud urinaria.
1. Control de la eficacia del tratamiento
Después de recibir tratamiento para una ITU, el urocultivo de seguimiento es esencial para controlar la eficacia de los antibióticos prescritos. La prueba ayuda a garantizar que la infección se ha eliminado adecuadamente y que no quedan bacterias residuales en el tracto urinario.
Esta prueba de seguimiento es especialmente importante en casos de ITU complicadas o recurrentes, ya que garantiza que la infección se ha erradicado por completo.
2. ITU recurrentes o crónicas
A las personas que sufren ITU frecuentes o problemas crónicos de las vías urinarias se les puede recomendar un urocultivo de seguimiento como parte de su rutina sanitaria habitual. Estas pruebas periódicas permiten a los médicos identificar rápidamente cualquier nueva infección y adaptar los planes de tratamiento en consecuencia.
3. Bacteriuria asintomática
La bacteriuria asintomática se refiere a la presencia de bacterias en la orina sin síntomas aparentes de una ITU. En determinadas situaciones, como durante el embarazo o en pacientes de edad avanzada, la bacteriuria asintomática puede ser más frecuente. El urocultivo de seguimiento en estos casos ayuda a controlar los niveles bacterianos y garantiza que la afección siga siendo asintomática.
4. Cuidados posquirúrgicos
Después de someterse a una intervención quirúrgica de las vías urinarias o a cualquier procedimiento relacionado con el aparato urinario, puede ser necesario realizar un urocultivo de seguimiento para detectar posibles infecciones postoperatorias. La detección de cualquier infección permite una intervención rápida y una mejor recuperación posquirúrgica.
5. Personas inmunodeprimidas
Las personas con sistemas inmunitarios debilitados son más susceptibles a las infecciones, incluidas las infecciones urinarias. A las personas con sistemas inmunitarios debilitados se les puede recomendar un urocultivo de seguimiento como parte de su plan de atención sanitaria continua para controlar la salud urinaria e identificar las infecciones con prontitud.
6. Evaluación de alternativas de tratamiento
En algunos casos, el médico puede utilizar el urocultivo de seguimiento para evaluar la eficacia de tratamientos alternativos o medidas preventivas para las ITU recurrentes. Estas pruebas ayudan a determinar el éxito de las terapias no antibióticas en la prevención de las ITU e informan sobre futuras decisiones de tratamiento.
En conclusión, el urocultivo de seguimiento es un aspecto vital del mantenimiento de la salud urinaria y del tratamiento eficaz de las infecciones del tracto urinario. Estas pruebas periódicas permiten a los doctores controlar la eficacia del tratamiento, identificar infecciones recurrentes y garantizar la salud de las vías urinarias, por lo que si tiene antecedentes de infecciones urinarias o corre un mayor riesgo de desarrollar problemas en las vías urinarias, considere la posibilidad de hablar con su médico sobre las pruebas de urocultivo de seguimiento.
Las pruebas periódicas y la gestión proactiva de la salud urinaria contribuyen a obtener mejores resultados y una mayor calidad de vida. Recuerde que la detección precoz y la intervención oportuna mediante un urocultivo de seguimiento pueden ayudarle a controlar su salud urinaria y a hacerse cargo de su bienestar general.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 En este artículo, exploraremos la importancia de las pruebas del VIH durante el embarazo, cuándo y por qué deberías hacértelas, y las recomendaciones esenciales para las futuras madres.
En este artículo, exploraremos la importancia de las pruebas del VIH durante el embarazo, cuándo y por qué deberías hacértelas, y las recomendaciones esenciales para las futuras madres.

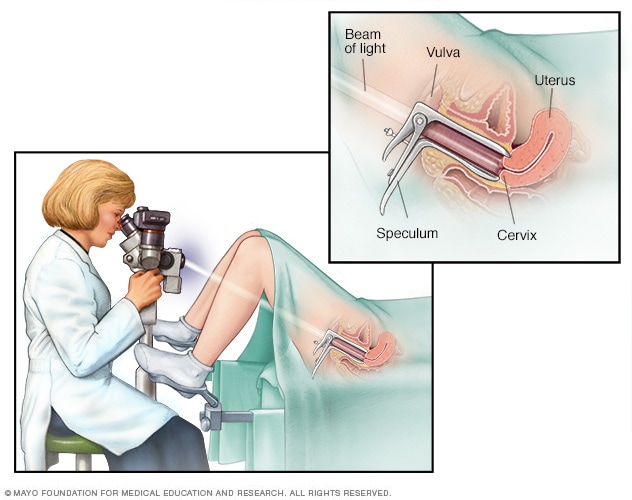 En este artículo, exploraremos la seguridad y el significado de la colposcopia durante el embarazo, haciendo hincapié en la importancia de las revisiones a tiempo para las futuras madres.
En este artículo, exploraremos la seguridad y el significado de la colposcopia durante el embarazo, haciendo hincapié en la importancia de las revisiones a tiempo para las futuras madres.