-
¿En qué casos médicos se recomienda una tomografía?
La tomografía es una herramienta fundamental en la medicina moderna, ya que permite obtener imágenes detalladas del interior del cuerpo humano a través de cortes o secciones transversales. Este estudio, también conocido como tomografía computarizada o TAC, utiliza rayos X y un sistema computarizado para generar reconstrucciones anatómicas en alta resolución. A diferencia de otros métodos como la radiografía convencional o el ultrasonido, la tomografía ofrece una visión más precisa de órganos, tejidos blandos, huesos y vasos sanguíneos.
 El uso de la tomografía está indicado en múltiples contextos clínicos, tanto en situaciones de urgencia como en el seguimiento de enfermedades crónicas. Su valor diagnóstico radica en su capacidad para detectar lesiones pequeñas, localizar estructuras anatómicas con precisión y guiar procedimientos terapéuticos. A continuación se describen los principales escenarios en los que este estudio resulta necesario.
El uso de la tomografía está indicado en múltiples contextos clínicos, tanto en situaciones de urgencia como en el seguimiento de enfermedades crónicas. Su valor diagnóstico radica en su capacidad para detectar lesiones pequeñas, localizar estructuras anatómicas con precisión y guiar procedimientos terapéuticos. A continuación se describen los principales escenarios en los que este estudio resulta necesario.Evaluación de traumatismos y urgencias médicas
Una de las indicaciones más frecuentes de la tomografía es la atención de urgencias médicas, especialmente en pacientes politraumatizados. La tomografía permite detectar hemorragias internas, fracturas, lesiones cerebrales, daño torácico o abdominal y otras alteraciones que pueden poner en riesgo la vida del paciente.
En el contexto de un trauma craneoencefálico, la tomografía de cráneo es esencial para identificar hematomas, edema cerebral, fracturas de base de cráneo o signos de presión intracraneal elevada. Gracias a su rapidez, este estudio se realiza incluso en servicios de urgencias para tomar decisiones quirúrgicas inmediatas.
En pacientes con dolor abdominal agudo, la tomografía abdominal ayuda a identificar apendicitis, diverticulitis, perforaciones intestinales, obstrucciones, pancreatitis o abscesos. Asimismo, en el trauma torácico, permite visualizar contusiones pulmonares, hemotórax, neumotórax o lesiones vasculares.
Diagnóstico y estadificación del cáncer
La tomografía es una herramienta central en el diagnóstico oncológico. Se utiliza para detectar masas tumorales, determinar su tamaño, ubicación y relación con estructuras vecinas. También permite identificar metástasis en órganos como el pulmón, hígado, huesos o cerebro.
Una vez establecido el diagnóstico de cáncer, la tomografía sirve para realizar la estadificación clínica, es decir, definir la extensión del tumor y su diseminación. Este paso es clave para seleccionar el tratamiento más adecuado, ya sea quirúrgico, quimioterápico o radioterapéutico.
Durante el tratamiento oncológico, las tomografías sucesivas permiten valorar la respuesta del paciente a las terapias indicadas. También se utilizan en los controles posteriores para descartar recurrencias o nuevas lesiones.
Estudio de enfermedades neurológicas
En neurología, la tomografía de cráneo es indispensable para el estudio de diversas condiciones que afectan el sistema nervioso central. Se solicita en casos de accidente cerebrovascular, tanto isquémico como hemorrágico, para determinar la localización y extensión del evento.
Asimismo, es útil en la detección de tumores cerebrales, hidrocefalia, abscesos, infecciones como encefalitis, y malformaciones congénitas. En pacientes con crisis epilépticas, permite descartar lesiones estructurales responsables de la actividad anómala.
En situaciones de cefalea intensa de causa desconocida, alteraciones del estado de conciencia o síntomas neurológicos focales, la tomografía puede aportar información valiosa que oriente el diagnóstico diferencial.
Identificación de patologías torácicas y pulmonares
La tomografía de tórax permite observar con gran detalle los pulmones, el mediastino, la tráquea, los bronquios y los grandes vasos sanguíneos del tórax. Se recomienda en pacientes con síntomas respiratorios persistentes, tos crónica, hemoptisis o sospecha de nódulos pulmonares.
Es particularmente útil en la evaluación de enfermedades pulmonares intersticiales, fibrosis pulmonar, enfisema, tuberculosis o bronquiectasias. En oncología, ayuda a detectar tumores primarios, metástasis o ganglios linfáticos comprometidos.
En el ámbito cardiovascular, se utiliza la tomografía para observar aneurismas, disecciones aórticas, tromboembolismo pulmonar o anomalías vasculares. En combinación con medio de contraste, permite realizar angiotomografías para estudiar la anatomía de las arterias coronarias o cerebrales.
Control y seguimiento de enfermedades abdominales
La tomografía abdominal se indica en el estudio de múltiples patologías del aparato digestivo, sistema urinario y órganos sólidos como el hígado, el páncreas o los riñones. Su alta resolución permite detectar masas, inflamaciones, cálculos, quistes, trombosis venosas o alteraciones vasculares.
En pacientes con antecedentes de litiasis renal, la tomografía sin contraste permite localizar cálculos urinarios con gran precisión. También es clave en el diagnóstico de tumores hepáticos, pancreáticos o renales, así como en el seguimiento de enfermedades inflamatorias intestinales como la enfermedad de Crohn.
Cuando se requiere evaluar el sistema vascular abdominal, se realiza una tomografía contrastada para observar arterias, venas, aneurismas o trombosis.
Evaluación de patologías musculoesqueléticas
En ortopedia y traumatología, la tomografía es útil para estudiar fracturas complejas, lesiones articulares o alteraciones óseas que no se visualizan con claridad en radiografías. Su aplicación es frecuente en el estudio de lesiones de columna vertebral, pelvis, articulaciones del hombro, codo, muñeca, rodilla y tobillo.
Además, permite identificar tumores óseos, infecciones como osteomielitis y enfermedades degenerativas avanzadas. En cirugía ortopédica, se utiliza para planificar procedimientos complejos y valorar la integración de prótesis o implantes.
Guía para procedimientos intervencionistas
Otro uso relevante de la tomografía es su aplicación como guía para procedimientos mínimamente invasivos. Durante biopsias percutáneas, drenajes de abscesos, colocación de catéteres o tratamientos guiados por imagen, este estudio permite una localización precisa del área de interés.
La guía tomográfica reduce el riesgo de complicaciones, mejora la precisión del procedimiento y evita cirugías más agresivas en muchos casos.
Uso de tomografía en pediatría y ginecología
En pediatría, aunque se prefiere evitar la exposición a radiación, la tomografía se utiliza en casos seleccionados cuando otros métodos no ofrecen información suficiente. Se recomienda en traumatismos, malformaciones congénitas, enfermedades oncológicas infantiles y patologías torácicas o abdominales que requieren evaluación urgente.
En ginecología y obstetricia, la tomografía tiene un uso limitado, pero puede ser útil en casos de masas pélvicas de difícil caracterización, endometriosis extensa, o para valorar la extensión de tumores ginecológicos. Su empleo durante el embarazo está restringido y solo se indica cuando el beneficio supera los riesgos potenciales.
-
¿Para qué se usa la tele de tórax en una evaluación preoperatoria?
En el contexto quirúrgico, la tele de tórax constituye un pilar fundamental dentro del protocolo de evaluación preoperatoria. Este estudio radiológico aporta información objetiva sobre el estado de la cavidad torácica, facilitando la planificación anestésica y reduciendo riesgos perioperatorios. A continuación, se detallan los principales usos de la radiografía de tórax antes de una intervención.
Valoración de la función pulmonar
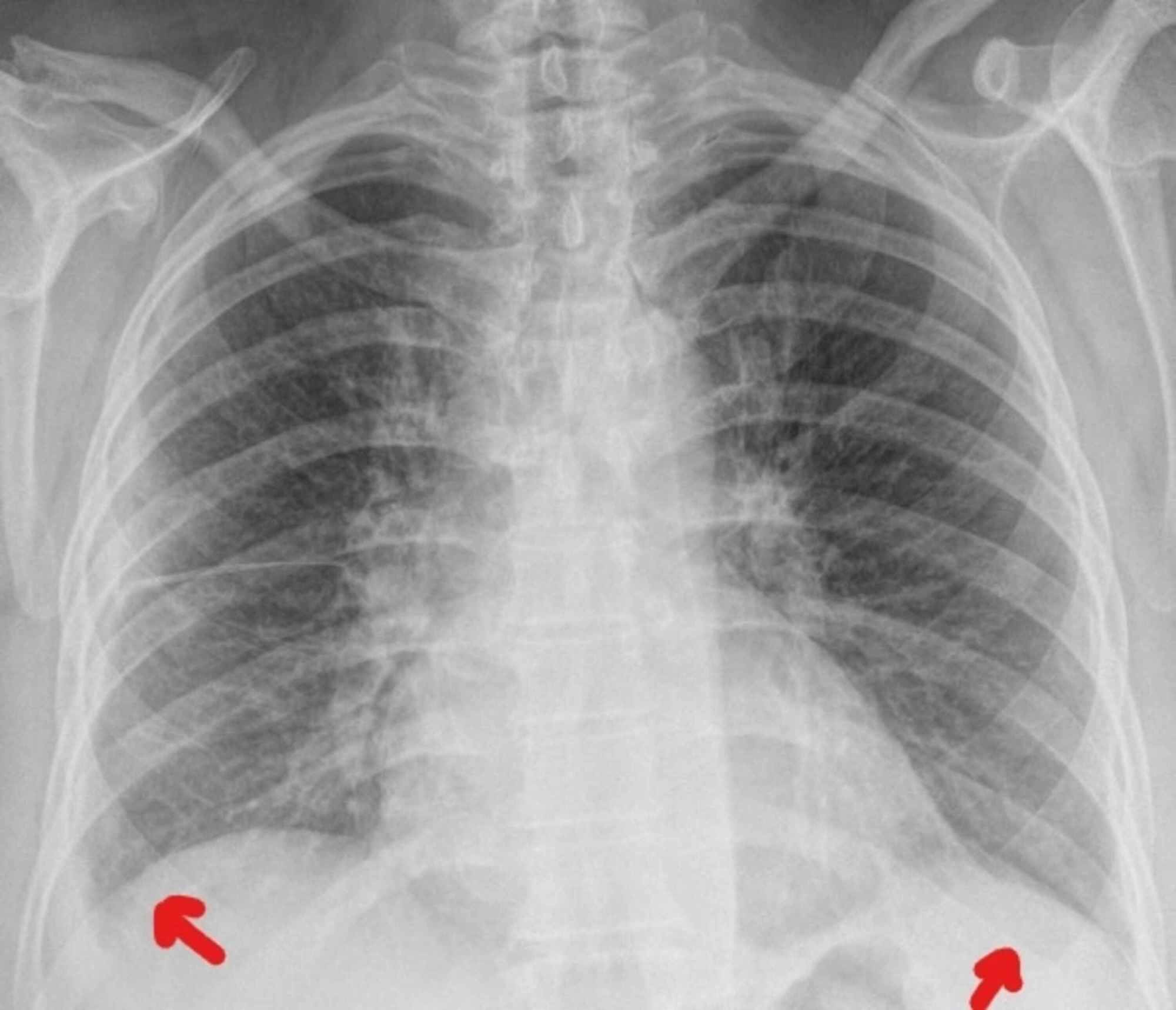 Uno de los objetivos primordiales de la placa torácica es analizar la configuración y la ventilación pulmonar. La tele de tórax permite:
Uno de los objetivos primordiales de la placa torácica es analizar la configuración y la ventilación pulmonar. La tele de tórax permite:- Detectar enfisema, fibrosis o atelectasias que podrían comprometer la capacidad respiratoria durante la anestesia.
- Identificar bronquiectasias o derrames pleurales que requieran corrección previa al procedimiento.
- Evaluar áreas de consolidación que indiquen infección activa y contraindiquen, temporalmente, la cirugía.
De este modo, el equipo quirúrgico y el anestesiólogo determinan si es necesario optimizar la función pulmonar mediante fisioterapia respiratoria o tratamiento antibiótico.
Detección de anomalías cardiacas
Aunque no reemplaza estudios cardiológicos específicos, la tele de torax revela datos indirectos sobre el corazón:
- Cardiomegalia, señal de insuficiencia cardíaca congestiva latente.
- Signos de hipertensión pulmonar, como dilatación de arterias pulmonares.
- Derrame pericárdico, que podría desestabilizar la hemodinamia durante la inducción anestésica.
La identificación temprana de estas alteraciones orienta la necesidad de realizar ecocardiografía o estudios de esfuerzo antes de proceder a la operación.
Planificación anestésica y técnica quirúrgica
Conocer la anatomía torácica detalla la proyección de los grandes vasos y la trayectoria de la tráquea, datos críticos para:
- Seleccionar el tipo de tubo endotraqueal y la posición óptima del paciente.
- Evitar maniobras de intubación difíciles en presencia de masas mediastinales o deformidades óseas.
- Prever complicaciones en abordajes torácicos, como cirugías pulmonares o cardíacas.
La tele de tórax contribuye a diseñar un plan anestésico personalizado, minimizando eventos adversos.
Detección de dispositivos y cuerpos extraños
Antes de cualquier intervención, es imprescindible conocer la existencia de implantes o material radiopaco en la caja torácica:
- Tubos de toracostomía previos, catéteres centrales o port-a-cath.
- Fragmentos metálicos de cirugías anteriores o traumatismos.
- Prótesis valvulares o marcapasos, cuyo mantenimiento o reubicación podría ser necesario.
Estos hallazgos influyen en la elección de la técnica de monitoreo y accesos vasculares.
Evaluación de adaptaciones respiratorias
En pacientes con antecedentes de enfermedad pulmonar obstructiva crónica o asma, la radiografía de tórax muestra si existen cambios compensatorios, como hiperinsuflación o patrón intersticial crónico. Dicha información permite ajustar dosis de relajantes musculares y ventilación mecánica durante la cirugía.
Papel en el seguimiento postoperatorio inmediato
Aunque el énfasis es preoperatorio, la tele de tórax también se utiliza en las primeras horas tras la cirugía para descartar complicaciones tempranas: neumotórax residual, hemotórax o desplazamiento de dispositivos. Esta práctica cierra el ciclo diagnóstico-terapéutico iniciado con la evaluación preoperatoria.
Realizar una tele de tórax antes de una intervención quirúrgica reduce la morbilidad asociada y optimiza la seguridad del paciente. Cuida tu salud y acude a tu médico para realizarte los estudios de laboratorio e imagen que correspondan. ¡Protege tu bienestar con pruebas oportunas!
-
¿Dónde se puede hacer el tamiz neonatal y cuánto cuesta?
 El tamiz neonatal es una prueba clínica imprescindible para detectar enfermedades congénitas que, sin intervención oportuna, pueden provocar complicaciones severas o irreversibles en el desarrollo del recién nacido. Su realización debe efectuarse en los primeros días de vida, preferentemente entre las 24 y 72 horas. Una de las preguntas más frecuentes entre los padres es dónde pueden acceder a este estudio y cuál es el costo aproximado según el tipo de tamiz y el lugar donde se realice.
El tamiz neonatal es una prueba clínica imprescindible para detectar enfermedades congénitas que, sin intervención oportuna, pueden provocar complicaciones severas o irreversibles en el desarrollo del recién nacido. Su realización debe efectuarse en los primeros días de vida, preferentemente entre las 24 y 72 horas. Una de las preguntas más frecuentes entre los padres es dónde pueden acceder a este estudio y cuál es el costo aproximado según el tipo de tamiz y el lugar donde se realice.Opciones para realizar el tamiz neonatal
En México, el tamiz neonatal se puede realizar tanto en instituciones públicas como en laboratorios y hospitales privados. En el sistema de salud pública, esta prueba se ofrece de manera gratuita como parte del paquete básico de atención al recién nacido. Instituciones como el IMSS, ISSSTE y hospitales de la Secretaría de Salud están obligadas a realizar el tamiz neonatal básico, siempre que el parto haya sido atendido en sus instalaciones.
En el ámbito privado, diversos laboratorios clínicos, hospitales y consultorios pediátricos ofrecen esta prueba, tanto en su versión básica como en la versión ampliada. Es importante verificar que el lugar esté autorizado por la Secretaría de Salud y cuente con personal capacitado para la toma de muestra y el envío a laboratorios especializados.
Costo del tamiz neonatal en laboratorios privados
El precio del tamiz neonatal varía dependiendo de la institución, la tecnología utilizada y la cantidad de enfermedades que se analicen. El tamiz neonatal básico, que incluye la detección de entre 5 y 6 enfermedades, suele tener un costo aproximado de entre $500 y $800 MXN en laboratorios privados.
Por otro lado, el tamiz neonatal ampliado, que puede detectar entre 40 y 60 enfermedades metabólicas, endocrinas, genéticas y hematológicas, tiene un precio más elevado. Este puede ir desde los $1,800 hasta los $4,000 MXN, dependiendo del laboratorio y del panel de estudios que incluya. Existen versiones aún más avanzadas, como el tamiz neonatal genético, cuyo precio puede superar los $10,000 MXN, al integrar secuenciación molecular para identificar mutaciones específicas.
Factores a considerar al elegir dónde realizarlo
Antes de elegir el lugar para hacer el tamiz neonatal, es importante considerar la calidad del laboratorio, la experiencia del personal, el tiempo de entrega de resultados y la posibilidad de recibir seguimiento médico en caso de resultados alterados. También es recomendable preguntar si el estudio incluye interpretación por parte de un médico genetista o pediatra y si ofrece asesoría en caso de requerir pruebas confirmatorias.
Algunos laboratorios también ofrecen la posibilidad de tomar la muestra a domicilio, lo que representa una ventaja para recién nacidos que no nacieron en un hospital o que requieren cuidados especiales.
Proteger la salud del recién nacido comienza desde sus primeros días. Realizar el tamiz neonatal en tiempo y forma permite detectar enfermedades graves a tiempo y garantizar una intervención adecuada. ¡Acude a un laboratorio confiable y cuida el futuro de tu bebé desde el inicio!
-
¿Es posible realizar una resonancia magnética si tengo claustrofobia?
 La resonancia magnética es una técnica de imagen que permite obtener cortes detallados del cuerpo humano mediante campos magnéticos y ondas de radio. Aunque es un procedimiento no invasivo y seguro, algunas personas pueden experimentar ansiedad o temor debido al entorno cerrado del equipo. La claustrofobia, definida como el miedo intenso a los espacios reducidos, puede representar un desafío para ciertos pacientes al momento de realizar este estudio. Sin embargo, existen soluciones que permiten llevar a cabo la resonancia magnética de forma segura y efectiva en estos casos.
La resonancia magnética es una técnica de imagen que permite obtener cortes detallados del cuerpo humano mediante campos magnéticos y ondas de radio. Aunque es un procedimiento no invasivo y seguro, algunas personas pueden experimentar ansiedad o temor debido al entorno cerrado del equipo. La claustrofobia, definida como el miedo intenso a los espacios reducidos, puede representar un desafío para ciertos pacientes al momento de realizar este estudio. Sin embargo, existen soluciones que permiten llevar a cabo la resonancia magnética de forma segura y efectiva en estos casos.Comprensión del entorno del estudio
La mayoría de los equipos de resonancia magnética están diseñados con un tubo cerrado donde el paciente debe permanecer recostado durante varios minutos. Esta posición, junto con el ruido del escáner y la inmovilidad requerida, puede generar incomodidad o síntomas de ansiedad en personas con claustrofobia. Es importante saber que el paciente nunca está solo, ya que el personal técnico supervisa todo el procedimiento desde una sala contigua y mantiene comunicación constante mediante un intercomunicador.
El temor asociado a este entorno puede hacer que algunos pacientes rechacen el estudio o interrumpan el procedimiento, afectando la calidad diagnóstica. Por ello, identificar la presencia de claustrofobia antes del examen permite aplicar estrategias adecuadas.
Alternativas para pacientes con claustrofobia
Una de las opciones más utilizadas en pacientes con miedo a los espacios cerrados es la resonancia magnética abierta. Este tipo de equipo no tiene un túnel cerrado, sino que ofrece un diseño más amplio o incluso completamente abierto por los costados. Aunque la resolución de imagen puede ser ligeramente inferior en algunos modelos, estos dispositivos permiten una experiencia más tolerable para pacientes con ansiedad.
Otra alternativa es el uso de sedación leve o medicamentos ansiolíticos prescritos por el médico tratante. En estos casos, el paciente debe acudir acompañado y con preparación previa, ya que no podrá conducir ni realizar actividades que requieran concentración después del estudio.
Técnicas de relajación, como respiración profunda, visualización guiada o el uso de música a través de audífonos, también pueden ayudar a disminuir el nivel de ansiedad durante el procedimiento. Informar al personal técnico sobre la claustrofobia permite que se brinde apoyo adicional durante todo el estudio.
Preparación emocional antes del estudio
Conocer cómo se realiza una resonancia magnética y qué esperar durante el examen ayuda a reducir la incertidumbre, que suele ser uno de los principales detonantes de la ansiedad. Muchos pacientes encuentran alivio al recibir una explicación clara sobre la duración, los sonidos del escáner y las opciones disponibles para su comodidad.
Además, la posibilidad de detener el estudio en cualquier momento brinda al paciente una sensación de control que contribuye a su tranquilidad. Los centros de imagen médica están capacitados para atender a personas con necesidades especiales y adaptar el entorno del estudio según cada caso.
Si tu médico te ha indicado una resonancia magnética y tienes antecedentes de claustrofobia, no dejes de realizarte el estudio. Consulta sobre las opciones disponibles y realiza tus pruebas en un laboratorio que garantice seguridad, acompañamiento y atención personalizada. Tu salud merece diagnóstico oportuno y confiable.
-
¿Cada cuánto tiempo debo hacerme una química sanguínea?
La química sanguínea es una herramienta fundamental para el diagnóstico clínico y el monitoreo de enfermedades. A través del análisis de una muestra de sangre, este estudio permite conocer el estado de órganos vitales como el hígado, los riñones, el páncreas y el corazón, así como identificar alteraciones en los niveles de glucosa, colesterol, triglicéridos, electrolitos y otras sustancias clave para el metabolismo corporal. Pero una de las preguntas más frecuentes entre los pacientes es: ¿cada cuánto tiempo es recomendable realizar esta prueba?
Frecuencia recomendada en personas sanas
En adultos sin enfermedades diagnosticadas ni antecedentes de riesgo, se recomienda realizar una química sanguínea una vez al año como parte de un chequeo médico preventivo. Esta periodicidad permite detectar de manera temprana cualquier desequilibrio metabólico o alteración en el funcionamiento de los órganos, incluso antes de que se presenten síntomas evidentes.
La evaluación anual ayuda a mantener un control general de la salud y a establecer comparaciones entre resultados previos, lo cual es útil para observar tendencias o cambios progresivos en los parámetros analizados.
Periodicidad en personas con enfermedades crónicas
En personas con diagnóstico de diabetes mellitus, hipertensión arterial, dislipidemia o enfermedades hepáticas y renales, la frecuencia de la química sanguínea puede ser mayor. En estos casos, el médico tratante suele solicitar el estudio cada tres a seis meses, dependiendo del estado de salud del paciente, la evolución de la enfermedad y la necesidad de ajustar el tratamiento farmacológico o dietético.
Por ejemplo, en pacientes con diabetes tipo 2, es fundamental revisar los niveles de glucosa y perfil lipídico de manera frecuente para prevenir complicaciones vasculares. Del mismo modo, quienes padecen insuficiencia renal requieren monitoreo constante de la creatinina, urea y electrolitos.
Factores que determinan la periodicidad
Existen situaciones en las que el médico puede indicar una química sanguínea con mayor frecuencia, incluso en pacientes sin enfermedades crónicas. Estos casos incluyen:
- Presencia de síntomas inespecíficos, como fatiga, pérdida de apetito o dolor abdominal.
-
 Seguimiento de tratamientos farmacológicos que puedan afectar el hígado o los riñones.
Seguimiento de tratamientos farmacológicos que puedan afectar el hígado o los riñones.
-
Valoración preoperatoria antes de una cirugía.
- Control de peso o cambios en el estilo de vida que ameriten revisión del metabolismo.
La frecuencia también puede aumentar en adultos mayores o personas con antecedentes familiares de enfermedades metabólicas, cardiovasculares o hepáticas.
Importancia del seguimiento médico continuo
La interpretación de una química sanguínea debe estar a cargo de un profesional de la salud, quien determinará si los valores se encuentran dentro de los rangos normales y si es necesario realizar estudios adicionales. Realizar esta prueba con regularidad permite un enfoque preventivo en medicina, favorece el diagnóstico temprano y mejora los resultados clínicos a largo plazo.
Proteger tu bienestar implica una atención constante. Agenda tu química sanguínea en un laboratorio confiable y permite que un especialista evalúe tu salud integral. Detectar alteraciones a tiempo es clave para evitar complicaciones.
-
¿Qué hacer si mi prueba COVID sale positiva pero no tengo síntomas?
La detección de SARS-CoV-2 mediante pruebas COVID puede arrojar un resultado positivo incluso en ausencia de síntomas clínicos. Estos casos asintomáticos suponen un reto para el control epidemiológico, pues el paciente puede transmitir el virus sin advertir su propia condición. Ante un resultado favorable en un test de antígenos o en una prueba PCR, es fundamental seguir un protocolo de actuación que garantice el bienestar personal y la protección de la comunidad.
Validación del resultado del test COVID
 Cuando un test rápido de antígenos indica infección activa, se recomienda confirmar con una prueba molecular PCR, especialmente en personas asintomáticas. La reacción en cadena de la polimerasa tiene una sensibilidad superior al 95 % y permite reducir la probabilidad de falsos positivos. Si el laboratorio dispone de PCR exprés, el tiempo de entrega puede ser de 24 horas o menos. En caso de no contar con confirmación inmediata, se aconseja tratar el resultado antigénico como definitivo hasta demostrar lo contrario.
Cuando un test rápido de antígenos indica infección activa, se recomienda confirmar con una prueba molecular PCR, especialmente en personas asintomáticas. La reacción en cadena de la polimerasa tiene una sensibilidad superior al 95 % y permite reducir la probabilidad de falsos positivos. Si el laboratorio dispone de PCR exprés, el tiempo de entrega puede ser de 24 horas o menos. En caso de no contar con confirmación inmediata, se aconseja tratar el resultado antigénico como definitivo hasta demostrar lo contrario.Medidas de aislamiento y prevención de transmisión
El aislamiento domiciliario es la medida principal para evitar la propagación. Se debe permanecer en una habitación individual, con buena ventilación, y limitar al mínimo el contacto con otros convivientes. Es fundamental utilizar cubrebocas de alta eficacia (tipo quirúrgico o N95) durante la estancia en áreas compartidas, como el baño. Además, se deben higienizar superficies de alto contacto con desinfectantes a base de cloro o alcohol al 70 % y lavar la ropa y la vajilla por separado.
Monitoreo de signos vitales y control clínico
Aunque no existan síntomas al momento del diagnóstico, es importante llevar un registro diario de la temperatura corporal y saturación de oxígeno mediante un oxímetro. Ante la aparición de fiebre, tos, dolor torácico o sensación de falta de aire, se debe contactar de inmediato a un profesional de la salud. La evaluación médica puede incluir un test de función pulmonar o una radiografía de tórax si existen factores de riesgo como edad avanzada o comorbilidades (diabetes, hipertensión, inmunosupresión).
Comunicación con contactos y notificación sanitaria
Informar a las personas con las que se tuvo contacto estrecho en los últimos 48 horas es esencial para interrumpir cadenas de contagio. Los contactos deben realizar pruebas diagnósticas de COVID-19 y permanecer en cuarentena según las recomendaciones de salud pública local. Asimismo, la notificación a las autoridades sanitarias contribuye al seguimiento de brotes y a la identificación de casos secundarios.
Reinicio de actividades y criterios de alta médica
El alta del aislamiento debe basarse en criterios clínicos y de laboratorio. Para pacientes asintomáticos, se suele indicar un periodo mínimo de 10 días desde la fecha de la prueba positiva, siempre que no se desarrollen síntomas durante ese lapso. En algunos protocolos se solicita una PCR negativa o un test de antígenos con calidad validada en la fase tardía de la infección. Antes de regresar al trabajo o la escuela, es recomendable obtener autorización médica y respetar las indicaciones de salud pública para evitar recaídas o contagios posteriores.
Cuida tu salud y la de tu entorno. Si tu prueba COVID sale positiva sin síntomas, acude a un laboratorio acreditado y realiza un seguimiento responsable para proteger a tu comunidad.
-
¿La prueba de VIH forma parte de los chequeos médicos rutinarios?
El diagnóstico temprano del Virus de la Inmunodeficiencia Humana es una herramienta clave en la prevención, el tratamiento oportuno y el control de su transmisión. A pesar de los avances en la medicina preventiva, aún existe incertidumbre respecto a si la prueba de VIH debe integrarse de forma regular en los chequeos médicos generales. Comprender cuándo y por qué se recomienda su realización permite tomar decisiones clínicas más acertadas.
Detección del VIH en medicina preventiva
 En la actualidad, la mayoría de los protocolos médicos de prevención incluyen evaluaciones generales como estudios de sangre, orina, pruebas de colesterol, glucosa y presión arterial. Sin embargo, la prueba de VIH no siempre se considera parte del chequeo médico de rutina, a menos que el paciente pertenezca a un grupo de riesgo o lo solicite expresamente.
En la actualidad, la mayoría de los protocolos médicos de prevención incluyen evaluaciones generales como estudios de sangre, orina, pruebas de colesterol, glucosa y presión arterial. Sin embargo, la prueba de VIH no siempre se considera parte del chequeo médico de rutina, a menos que el paciente pertenezca a un grupo de riesgo o lo solicite expresamente.Organismos internacionales como los Centros para el Control y la Prevención de Enfermedades (CDC) y la Organización Mundial de la Salud (OMS) recomiendan que toda persona entre los 13 y 64 años se realice al menos una vez en la vida una prueba de VIH, como parte de una estrategia preventiva de salud pública. En casos con mayor exposición, se sugiere repetirla con mayor frecuencia.
Indicaciones clínicas para realizar la prueba
Aunque no es obligatoria en todos los chequeos generales, la prueba de VIH se vuelve especialmente recomendable en ciertos contextos clínicos, como los siguientes:
- Personas con antecedentes de relaciones sexuales sin protección.
- Pacientes que tienen múltiples parejas sexuales.
- Personas con diagnóstico de infecciones de transmisión sexual.
- Usuarios de drogas inyectables.
- Mujeres embarazadas como parte del control prenatal.
- Personas que han recibido transfusiones de sangre o procedimientos invasivos en contextos sin control sanitario.
Además, el médico tratante puede sugerir su inclusión en un chequeo si existen síntomas inespecíficos compatibles con una infección aguda por VIH, como fiebre persistente, pérdida de peso sin causa aparente, ganglios inflamados o fatiga prolongada.
Beneficios de incluir la prueba de VIH en revisiones periódicas
Incorporar esta prueba en los chequeos médicos permite detectar la infección en fases tempranas, cuando el sistema inmunológico aún no ha sido comprometido. Esto mejora el pronóstico clínico, facilita el inicio del tratamiento antirretroviral y reduce significativamente el riesgo de transmisión a otras personas.
El diagnóstico oportuno también contribuye a disminuir el estigma asociado a la infección, ya que promueve una cultura de prevención abierta, informada y basada en la responsabilidad individual y colectiva.
Además, los avances en las pruebas de detección permiten que el procedimiento sea rápido, seguro, accesible y altamente confiable. Existen pruebas de tercera y cuarta generación, así como pruebas rápidas que ofrecen resultados en pocos minutos, lo que facilita su integración en entornos clínicos generales.
Cuidar tu salud es un acto de responsabilidad personal y social. Si vas a realizarte un chequeo general, consulta con tu médico la posibilidad de incluir una prueba de VIH como parte de tu evaluación preventiva. Un diagnóstico a tiempo puede marcar la diferencia.
-
Expertos en traumatología y ortopedia en lesiones deportivas
 Un esguince no detectado a tiempo o un movimiento brusco mal atendido puede marcar la diferencia entre un rápido regreso al deporte y meses de rehabilitación. Cuando se trata de lesiones que comprometen articulaciones, ligamentos o huesos, contar con especialistas en traumatología y ortopedia asegura un diagnóstico preciso y un plan de acción efectivo.
Un esguince no detectado a tiempo o un movimiento brusco mal atendido puede marcar la diferencia entre un rápido regreso al deporte y meses de rehabilitación. Cuando se trata de lesiones que comprometen articulaciones, ligamentos o huesos, contar con especialistas en traumatología y ortopedia asegura un diagnóstico preciso y un plan de acción efectivo.Intervención de Traumatología y ortopedia en lesiones deportivas
La Traumatología y ortopedia aplicada al ámbito deportivo se basa en protocolos que integran imagenología avanzada—como resonancias magnéticas y tomografías computarizadas—para mapear el daño tisular y óseo. En la evaluación inicial, el atleta recibe una valoración completa de su condición física y de sus riesgos mecánicos, lo que permite definir un tratamiento quirúrgico o conservador. Este enfoque de ortopedia y traumatología médica busca minimizar la agresión al tejido sano y acelerar la recuperación, ya sea mediante férulas funcionales, inmovilización parcial o procedimientos artroscópicos.
Atención ortopédica y traumatológica post-lesión
Una vez estabilizada la lesión, la atención ortopédica y traumatológica se centra en diseñar un programa de rehabilitación personalizado. Los fisioterapeutas, en conjunto con los cirujanos, aplican sesiones de terapia manual, ejercicio terapéutico y métodos de electroestimulación para recuperar la fuerza muscular y la movilidad articular. Los tratamientos ortopédicos y traumatológicos avanzados, como infiltraciones de plasma rico en plaquetas o de ácido hialurónico, estimulan la regeneración de ligamentos y cartílagos, reduciendo el tiempo de inmovilización y mejorando la calidad de la cicatrización.
Prevención y retorno deportivo seguro
Más allá de la atención de la lesión, los especialistas en traumatología y ortopedia promueven estrategias preventivas que incluyan evaluación biomecánica y corrección postural. Mediante pruebas de fuerza, equilibrio y análisis de la pisada, se detectan desequilibrios que podrían provocar recaídas. Este diagnóstico funcional forma parte de la ortopedia y traumatología médica preventiva, donde se recomiendan ejercicios de propiocepción, estiramientos dirigidos y uso de soportes ortopédicos adaptados al deporte específico.
Innovaciones tecnológicas en el tratamiento de lesiones
La vanguardia en Traumatología y ortopedia incluye sistemas de navegación quirúrgica asistida por imagen y robótica, que guían al cirujano en tiempo real durante procedimientos articulares complejos, como reconstrucciones de ligamento cruzado anterior. Estas herramientas garantizan la colocación exacta de tornillos y anclajes, reduciendo el trauma quirúrgico y favoreciendo un retorno más rápido. Asimismo, el monitoreo remoto mediante sensores portátiles permite ajustar el plan de rehabilitación en función de la respuesta del músculo y la articulación.
La excelencia en la atención de lesiones deportivas depende de la coordinación entre cirujanos, fisioterapeutas y nutricionistas, garantizando un enfoque integral. Con los tratamientos ortopédicos y traumatológicos adecuados y la supervisión constante de especialistas en traumatología y ortopedia, los deportistas pueden retomar sus actividades con confianza, reduciendo significativamente el riesgo de nuevas lesiones.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Si se obtiene un resultado positivo en la prueba de embarazo y los niveles de hCG se encuentran por encima de este umbral, pero no se visualiza un embarazo intrauterino en la ecografía, se incrementa la sospecha de embarazo ectópico.
Si se obtiene un resultado positivo en la prueba de embarazo y los niveles de hCG se encuentran por encima de este umbral, pero no se visualiza un embarazo intrauterino en la ecografía, se incrementa la sospecha de embarazo ectópico.