-
¿Qué es el síndrome de Hashimoto y cómo afecta al perfil tiroideo?
El síndrome de Hashimoto, también conocido como tiroiditis crónica linfocítica o tiroiditis autoinmune, es una enfermedad autoinmune que afecta la glándula tiroides. Este trastorno puede tener un impacto significativo en el perfil tiroideo de una persona y requiere una comprensión adecuada y atención médica. En este artículo, exploraremos qué es el síndrome de Hashimoto y cómo puede afectar el perfil tiroideo.
Comprendiendo el Síndrome de Hashimoto
El síndrome de Hashimoto es una enfermedad autoinmune en la que el sistema inmunológico del cuerpo ataca la glándula tiroides. Esto provoca una inflamación crónica y daño a la glándula, lo que, con el tiempo, puede llevar a la disminución de su capacidad para producir hormonas tiroideas.
Efecto en el Perfil Tiroideo
El perfil tiroideo es un conjunto de pruebas de laboratorio que evalúa la función de la glándula tiroides. En el caso del síndrome de Hashimoto, el perfil tiroideo a menudo muestra ciertos patrones característicos:
 Elevación de la Hormona Estimulante de la Tiroides (TSH): En la mayoría de los casos de síndrome de Hashimoto, los niveles de TSH están elevados. Esto ocurre porque la glándula tiroides se ve afectada por la inflamación y no puede producir suficientes hormonas tiroideas.
Elevación de la Hormona Estimulante de la Tiroides (TSH): En la mayoría de los casos de síndrome de Hashimoto, los niveles de TSH están elevados. Esto ocurre porque la glándula tiroides se ve afectada por la inflamación y no puede producir suficientes hormonas tiroideas.Disminución de T4 y T3: A medida que el síndrome de Hashimoto progresa, los niveles de tiroxina (T4) y triyodotironina (T3) pueden disminuir gradualmente debido al daño tisular y la reducción de la producción de hormonas por parte de la glándula tiroides.
Presencia de Anticuerpos Tiroideos: En el perfil tiroideo también se pueden detectar anticuerpos antitiroideos, como los anticuerpos antitiroglobulina y antitiroperoxidasa. La presencia de estos anticuerpos es un indicativo de la autoinmunidad que caracteriza al síndrome de Hashimoto.
Síntomas y Consecuencias
Los síntomas del síndrome de Hashimoto pueden variar en su gravedad y pueden incluir fatiga, aumento de peso, sensación de frío, piel seca, cabello quebradizo, depresión y problemas de memoria, entre otros. Si no se diagnostica y trata adecuadamente, el síndrome de Hashimoto puede llevar a hipotiroidismo, una condición en la que la glándula tiroides no produce suficientes hormonas tiroideas para satisfacer las necesidades del cuerpo.
Diagnóstico y Tratamiento
El diagnóstico del síndrome de Hashimoto se basa en la evaluación de síntomas, pruebas de laboratorio como el perfil tiroideo y la detección de anticuerpos antitiroideos. El tratamiento suele implicar la administración de hormona tiroidea sintética, como la levotiroxina, para reemplazar las hormonas tiroideas deficientes y restaurar la función normal de la tiroides.
Cuidado de la Salud Tiroidea
Es fundamental que las personas diagnosticadas con síndrome de Hashimoto sigan un régimen de tratamiento adecuado y realicen un seguimiento regular con su médico para evaluar la función tiroidea y ajustar la dosis de hormona tiroidea según sea necesario.
En conclusión, el síndrome de Hashimoto es una enfermedad autoinmune que afecta la glándula tiroides y puede tener un impacto significativo en el perfil tiroideo de una persona. La comprensión temprana, el diagnóstico preciso y el tratamiento adecuado son esenciales para mantener una función tiroidea óptima y una buena salud en general. Te animamos a cuidar tu salud tiroidea y a considerar realizar pruebas de laboratorio regulares bajo la supervisión de un profesional de la salud. Tu bienestar depende en gran medida de un equilibrio tiroideo adecuado.
-
Papanicolaou y salud cervical en la tercera edad
A medida que las mujeres envejecen, la atención a la salud cervical sigue siendo un aspecto esencial de su bienestar general. La prueba de Papanicolaou, comúnmente conocida como prueba Pap, es una herramienta crucial para la detección temprana de anomalías cervicales y el cáncer de cuello uterino. En este artículo, exploraremos la importancia de la prueba de Papanicolaou en la tercera edad y cómo puede contribuir a la salud cervical a medida que las mujeres envejecen.
 Cambios en el Cuerpo a lo Largo de la Vida
Cambios en el Cuerpo a lo Largo de la VidaA medida que las mujeres envejecen, su cuerpo atraviesa una serie de cambios físicos y hormonales. Estos cambios pueden tener un impacto en la salud cervical. Por ejemplo, la disminución de los niveles de estrógeno durante la menopausia puede provocar un adelgazamiento del revestimiento cervical, lo que aumenta el riesgo de ciertas afecciones cervicales.
La Importancia de la Detección Temprana
La detección temprana de anomalías cervicales es esencial, especialmente en la tercera edad. Las mujeres mayores pueden estar en mayor riesgo de desarrollar ciertas afecciones cervicales debido a los cambios en el cuerpo. La prueba de Papanicolaou puede identificar estas anomalías en sus etapas iniciales, lo que facilita su tratamiento y previene complicaciones graves.
Recomendaciones de Pruebas de Papanicolaou en la Tercera Edad
Las recomendaciones para la frecuencia de las pruebas de Papanicolaou pueden variar según la edad y el historial médico de cada mujer. En general, muchas organizaciones de salud recomiendan que las mujeres continúen realizándose pruebas de Papanicolaou después de los 65 años si tienen antecedentes de resultados anormales o si su médico lo considera necesario.
Efectos de la Vacuna contra el VPH
La vacuna contra el virus del papiloma humano (VPH) también es relevante en la tercera edad. Aunque se administra generalmente a una edad más temprana, algunas mujeres pueden no haber sido vacunadas en su juventud. Es importante hablar con su médico sobre la posibilidad de recibir la vacuna contra el VPH en la tercera edad si aún no lo ha hecho.
Prevención y Autocuidado
Además de someterse regularmente a pruebas de Papanicolaou, las mujeres mayores pueden tomar medidas para prevenir problemas cervicales. Mantener un estilo de vida saludable, incluida una dieta equilibrada y la abstinencia del tabaco, puede ayudar a reducir el riesgo de afecciones cervicales. Además, practicar sexo seguro y hablar abiertamente con su médico sobre su salud sexual es esencial.
Incentivo al Cuidado de la Salud Cervical
En conclusión, la salud cervical sigue siendo una preocupación importante en la tercera edad. Las pruebas de Papanicolaou son una herramienta valiosa para la detección temprana de anomalías cervicales y el cáncer de cuello uterino en las mujeres mayores. No importa la edad que tengas, cuidar tu salud cervical es esencial para tu bienestar general.
Te alentamos a que hables con tu médico acerca de la frecuencia y la necesidad de realizar pruebas de Papanicolaou en la tercera edad. Además, recuerda la importancia de llevar un estilo de vida saludable y practicar el autocuidado para mantener tu salud cervical en óptimas condiciones. Tu salud es valiosa, ¡no la descuides!
-
Mastografía y cambios en la densidad mamaria: ¿Cómo afectan los resultados de la prueba?
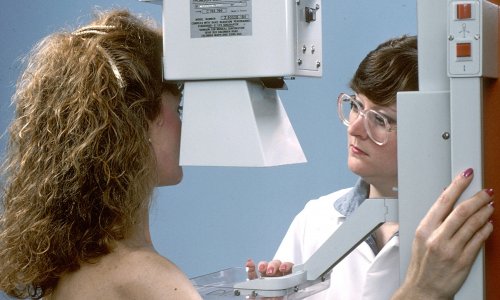 La mastografía, como herramienta clave en la detección temprana del cáncer de mama, enfrenta desafíos particulares cuando se trata de evaluar mamas con cambios en su densidad. En este artículo, profundizaremos en cómo estos cambios pueden afectar los resultados de la prueba.
La mastografía, como herramienta clave en la detección temprana del cáncer de mama, enfrenta desafíos particulares cuando se trata de evaluar mamas con cambios en su densidad. En este artículo, profundizaremos en cómo estos cambios pueden afectar los resultados de la prueba.Mastografía: Herramienta Esencial para la Detección Temprana
Reafirmando la Importancia de la Mastografía
La mastografía es una técnica radiológica especializada que utiliza rayos X para obtener imágenes detalladas del tejido mamario. Su principal objetivo es detectar anormalidades, especialmente aquellas que podrían indicar la presencia de cáncer de mama, en sus etapas iniciales.
Densidad Mamaria: Un Factor Dinámico
Comprendiendo la Variabilidad de la Densidad Mamaria
La densidad mamaria se refiere a la proporción de tejido mamario glandular y conectivo en comparación con la grasa. La densidad puede variar de una mujer a otra y puede cambiar con el tiempo debido a diversos factores, como cambios hormonales, embarazo y envejecimiento.
Cómo la Densidad Afecta la Interpretación de la Mastografía
Analizando las Implicaciones Clínicas
1. Densidad Mamaria y Dificultades en la Interpretación:
Senos con mayor densidad mamaria pueden presentar un desafío adicional en la interpretación de la mastografía. La presencia de tejido denso puede ocultar posibles anormalidades.2. Cambios Hormonales y Variaciones en la Densidad:
Factores hormonales, como los experimentados durante el ciclo menstrual o el embarazo, pueden influir en la densidad mamaria, afectando así la interpretación de la mastografía.3. Densidad y Edad:
La densidad mamaria tiende a disminuir con la edad, pero algunas mujeres pueden mantener una densidad significativa incluso en etapas posteriores de la vida.Recomendaciones y Estrategias Clínicas
Enfoques para Optimizar la Evaluación
1. Comunicación Detallada con el Radiólogo:
Es crucial comunicar cualquier cambio en la densidad mamaria al radiólogo antes de la mastografía. Esta información permite una evaluación más precisa y adaptada.2. Tecnologías Avanzadas y Mastografía 3D:
En casos de mayor densidad mamaria, la mastografía 3D puede proporcionar imágenes más detalladas, mejorando la capacidad de detección.3. Vigilancia Regular:
Se puede recomendar una vigilancia más frecuente para mujeres con mayor densidad mamaria para garantizar una detección temprana.Incentivo a la Prevención y el Cuidado Mamario
Priorizando la Salud Mamaria
Incentivamos a todas las mujeres a cuidar de su salud mamaria. Programar mastografías regulares, comunicar cualquier cambio en la densidad mamaria al personal clínico y considerar pruebas de laboratorio puede contribuir significativamente a una atención integral y preventiva.
Cuide de su Salud Mamaria
Un Recordatorio Importante
Su salud mamaria es una prioridad. No posponga la atención preventiva y, cuando sea apropiado, programe su mastografía. La detección temprana es su mejor aliada en la lucha contra el cáncer de mama.
-
¿Cuál es la edad máxima recomendada para hacerse una mastografía?
La mastografía es una herramienta fundamental en la detección temprana del cáncer de mama, pero una pregunta común es: ¿cuál es la edad máxima recomendada para hacerse una mastografía? En este artículo, exploraremos cuándo es apropiado y beneficioso realizar mastografías a medida que las mujeres envejecen.
 Mastografías a lo largo de la Vida
Mastografías a lo largo de la VidaLa detección temprana es clave en la lucha contra el cáncer de mama, y las mastografías son una parte fundamental de esta estrategia. A lo largo de la vida, las mujeres pasan por diferentes etapas en las que las recomendaciones para las mastografías varían. Aquí hay un vistazo a las pautas recomendadas según la edad:
Mujeres de 40 a 49 años: En general, se recomienda que las mujeres comiencen a hacerse mastografías anuales a partir de los 40 años. Sin embargo, esta recomendación puede variar según los factores de riesgo individuales y las pautas de detección de su país o región.
Mujeres de 50 a 74 años: Para las mujeres en este rango de edad, las mamografías de screening son altamente recomendadas cada dos años. Esto se debe a que las tasas de cáncer de mama aumentan con la edad, y las mamografías regulares son efectivas para la detección temprana.
Mujeres mayores de 75 años: La decisión de continuar con las mamografías después de los 74 años depende de la salud general de la paciente y de las discusiones con su médico. En algunos casos, puede ser beneficioso seguir realizándolas.
Beneficios y Consideraciones
Realizarse mastografías regulares en las edades adecuadas puede tener varios beneficios:
Detección Temprana: La mastografía puede detectar cáncer de mama en etapas tempranas, cuando es más tratable y las tasas de supervivencia son más altas.
Reducción de la Agresividad del Tratamiento: La detección temprana permite tratamientos menos invasivos y, a menudo, una mayor conservación del tejido mamario.
Mayor Control: Las mamografías brindan a las mujeres un mayor control sobre su salud mamaria y la capacidad de tomar decisiones informadas en caso de detección de anomalías.
Es importante tener en cuenta que, a medida que las mujeres envejecen, el riesgo de cáncer de mama aumenta, y la realización de mastografías regulares sigue siendo esencial. Sin embargo, también es fundamental discutir las recomendaciones específicas con su médico, ya que las pautas pueden variar según las circunstancias individuales.
Incentivo al Cuidado de la Salud Mamaria
En resumen, no hay una “edad máxima” recomendada para hacerse una mastografía. La detección temprana es vital en la lucha contra el cáncer de mama, y las mujeres deben continuar realizándose mamografías regularmente, incluso a medida que envejecen. Mantener una comunicación abierta con el equipo médico y seguir las recomendaciones específicas es esencial para garantizar una atención adecuada.
Además de las mamografías, considerar la realización de una prueba de laboratorio para evaluar el riesgo genético de cáncer de mama puede proporcionar información adicional sobre la susceptibilidad individual a la enfermedad. Cuidar de la salud mamaria es una inversión en el bienestar a largo plazo, y tomar medidas proactivas es fundamental para el bienestar a largo plazo.
-
¿Cómo se interpreta un electrocardiograma anormal?
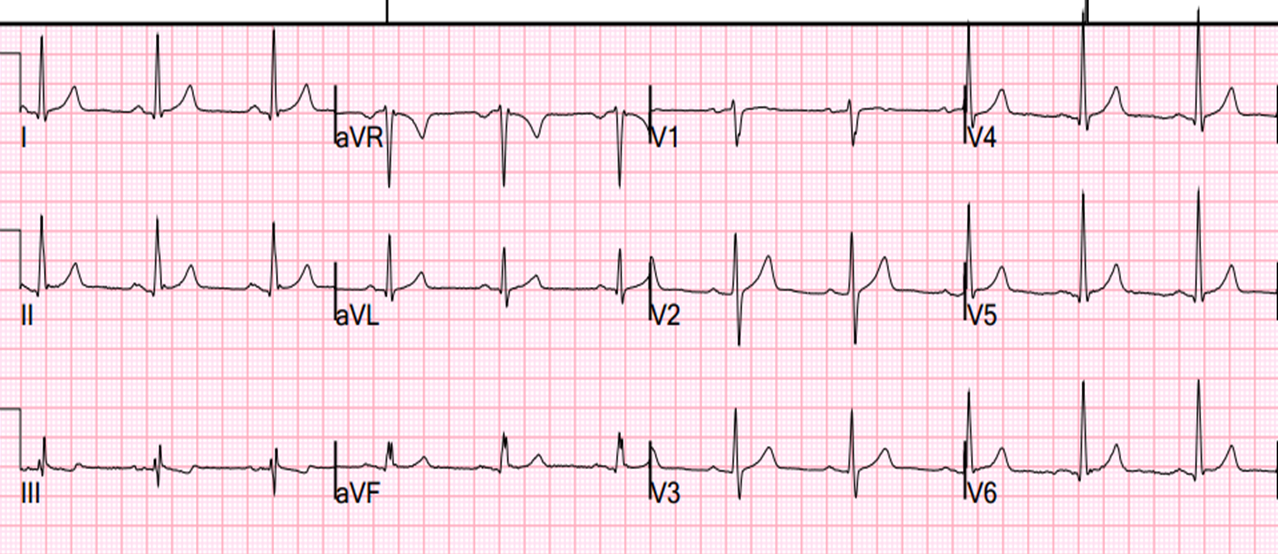 La interpretación de un electrocardiograma anormal es una tarea crucial en el ámbito clínico, ya que proporciona información valiosa sobre la salud cardiovascular de un individuo. En este artículo, exploraremos las diversas facetas de la interpretación de un electrocardiograma que presenta anomalías, destacando la importancia de este proceso en la evaluación médica.
La interpretación de un electrocardiograma anormal es una tarea crucial en el ámbito clínico, ya que proporciona información valiosa sobre la salud cardiovascular de un individuo. En este artículo, exploraremos las diversas facetas de la interpretación de un electrocardiograma que presenta anomalías, destacando la importancia de este proceso en la evaluación médica.Identificación de Anomalías Electrocardiográficas
Cuando nos enfrentamos a un electrocardiograma anormal, la identificación precisa de las anomalías es el primer paso. Las variaciones en las ondas y segmentos del ECG pueden indicar problemas cardíacos subyacentes, como arritmias, isquemia o trastornos de la conducción eléctrica. Los profesionales de la salud deben prestar especial atención a estos detalles para realizar una interpretación clínica precisa.
Análisis de las Ondas P y QRS en Electrocardiogramas Anormales
Las ondas P y QRS son componentes fundamentales de un electrocardiograma, y sus alteraciones pueden revelar información esencial sobre la función cardíaca. En un electrocardiograma anormal, las variaciones en la morfología y duración de estas ondas pueden sugerir la presencia de enfermedades cardíacas, como la fibrilación auricular o trastornos de la conducción ventricular.
Segmento ST y Evaluación de la Isquemia Cardíaca
El segmento ST en un electrocardiograma anormal es de particular interés, ya que puede indicar la presencia de isquemia cardíaca. Elevaciones o depresiones en el segmento ST pueden ser señales de problemas coronarios. La detección temprana de estas anomalías es crucial para tomar medidas preventivas y abordar las posibles complicaciones cardiovasculares.
Arritmias y Variaciones en el Ritmo Cardíaco
La presencia de arritmias en un electrocardiograma anormal requiere una evaluación minuciosa. Las variaciones en el ritmo cardíaco pueden deberse a trastornos en el nodo sinusal, bloqueos atrioventriculares u otras condiciones subyacentes. La identificación precisa de estas arritmias es esencial para determinar el enfoque terapéutico adecuado.
Importancia de la Interpretación Clínica Profesional
La interpretación de un electrocardiograma anormal va más allá de simplemente identificar las anomalías. Requiere la experiencia y el juicio clínico de profesionales de la salud capacitados. La correlación de los hallazgos electrocardiográficos con la historia clínica del paciente y otros exámenes complementarios es esencial para una evaluación integral.
Recomendaciones para Pacientes con Electrocardiogramas Anormales
Para aquellos que reciben resultados de electrocardiogramas anormales, es fundamental seguir las recomendaciones y el plan de tratamiento prescrito por el médico. La adherencia a medicamentos, cambios en el estilo de vida y seguimiento médico regular son elementos clave para gestionar y controlar las condiciones cardíacas subyacentes.
Incentivo a la Salud Cardiovascular y Pruebas de Laboratorio
El cuidado de la salud cardiovascular es una responsabilidad compartida entre profesionales de la salud y pacientes. Se alienta a todos a adoptar un estilo de vida saludable que incluya una dieta equilibrada, ejercicio regular y evite factores de riesgo. Además, se destaca la importancia de realizarse pruebas de laboratorio periódicas, incluyendo el electrocardiograma, para una detección temprana y una gestión efectiva de las condiciones cardíacas.
Mantenerse consciente de la salud cardiovascular y tomar medidas preventivas puede marcar la diferencia en la calidad de vida. Invertir en la salud hoy significa construir un futuro más saludable y activo.
-
Ejercicio físico y sus efectos en los resultados del examen general de orina
El ejercicio físico es esencial para mantener un estilo de vida saludable, pero pocas personas son conscientes de cómo puede afectar los resultados de un examen general de orina (EGO). Este artículo explora la relación entre el ejercicio físico y los parámetros evaluados en el EGO, destacando la importancia de comprender cómo la actividad física puede influir en la interpretación clínica.
 Impacto del Ejercicio en la Composición de la Orina
Impacto del Ejercicio en la Composición de la OrinaHidratación y Volumen de Orina: Durante el ejercicio, se produce un aumento en la temperatura corporal y la sudoración. Como resultado, es común experimentar una mayor pérdida de líquidos a través del sudor. Esto puede afectar el volumen y la concentración de la orina, lo que se refleja en el EGO.
Creatinina y Desgaste Muscular: El ejercicio intenso puede provocar un aumento en los niveles de creatinina en la sangre debido al desgaste muscular. La creatinina es eliminada por los riñones y puede influir en los resultados del EGO, especialmente si se realiza la prueba inmediatamente después de una sesión de entrenamiento vigoroso.
Parámetros del EGO y su Variabilidad Post-Ejercicio
Densidad Urinaria: La concentración de solutos en la orina, medida por la densidad urinaria, puede variar después del ejercicio debido a cambios en la hidratación corporal. Un aumento temporal en la densidad urinaria puede no necesariamente indicar un problema renal, sino simplemente reflejar el estado de hidratación post-ejercicio.
pH Urinario: La acidificación de la orina puede ocurrir después del ejercicio intenso debido a la liberación de ácidos metabólicos. Este cambio puede ser una respuesta fisiológica normal y no necesariamente indicar un desequilibrio ácido-base.
Consideraciones para la Interpretación Clínica del EGO Post-Ejercicio
Tiempo Post-Ejercicio: Es crucial considerar el tiempo transcurrido desde la última sesión de ejercicio al realizar un EGO. Los cambios inducidos por el ejercicio son a menudo temporales y pueden no representar condiciones crónicas.
Estado de Hidratación: La hidratación adecuada es clave para obtener resultados de EGO más precisos. Se recomienda que los individuos se hidraten adecuadamente antes de someterse al examen para minimizar la variabilidad en los resultados.
Incentivo al Cuidado de la Salud y al EGO Regular
El ejercicio físico es esencial para el bienestar general, pero es crucial comprender cómo puede afectar los resultados del EGO. Incentivamos a las personas a mantener un equilibrio entre la actividad física y la hidratación adecuada, y a considerar la realización regular del EGO como una herramienta valiosa para monitorear la salud urinaria y renal.
El Rol del EGO en la Evaluación de la Salud Renal Post-Ejercicio
El EGO sigue siendo una herramienta valiosa para evaluar la salud urinaria, incluso después de la actividad física. Al comprender cómo el ejercicio puede afectar temporalmente los parámetros del EGO, las personas pueden tomar medidas proactivas para garantizar resultados más precisos. Prioriza tu salud renal y considera el EGO como parte de tu compromiso con el cuidado preventivo.
-
¿Puede una colposcopia detectar problemas en el cuello uterino después de una cirugía de ablación?
La cirugía de ablación, un procedimiento común para tratar diversas afecciones ginecológicas, plantea preguntas sobre la eficacia de la colposcopia en la detección de problemas en el cuello uterino después de esta intervención. En este artículo, exploraremos el papel crucial de la colposcopia en la evaluación post-ablación, proporcionando información clave para comprender su relevancia en el seguimiento ginecológico.
 Cirugía de Ablación y Cambios en el Cuello Uterino: Un Vistazo Inevitable
Cirugía de Ablación y Cambios en el Cuello Uterino: Un Vistazo InevitableLa ablación, un procedimiento que implica la eliminación selectiva del tejido uterino, a menudo se realiza para tratar condiciones como la endometriosis, la adenomiosis o el sangrado uterino anormal. Aunque la ablación puede ser efectiva para abordar estos problemas, también puede causar cambios en el cuello uterino, lo que justifica la necesidad de una evaluación post-operatoria precisa.
Colposcopia Después de la Ablación: Evaluación Detallada del Cuello Uterino
La colposcopia, una herramienta fundamental en el seguimiento ginecológico, se vuelve aún más crucial después de la ablación. Este procedimiento permite una evaluación detallada del cuello uterino, visualizando cualquier cambio o anormalidad que pueda surgir como resultado de la cirugía. La colposcopia post-ablación es esencial para garantizar la salud continua del cuello uterino y detectar problemas potenciales de manera temprana.
Identificación de Lesiones Residuales o Recurrentes: Enfoque Preventivo
Después de la ablación, la colposcopia juega un papel vital en la identificación de lesiones cervicales residuales o recurrentes. Estas lesiones pueden surgir debido a cambios en la vascularización o a la presencia de tejido anormal no tratado durante la ablación. La detección temprana de estas lesiones permite un enfoque preventivo, evitando posibles complicaciones a largo plazo.
Consideraciones Especiales en la Colposcopia Post-Ablación: Adaptación del Enfoque
La realización de una colposcopia después de la ablación requiere una adaptación del enfoque clínico. Es esencial tener en cuenta los cambios estructurales en el cuello uterino para interpretar de manera precisa los hallazgos durante el procedimiento. Los profesionales de la salud están capacitados para ajustar su enfoque y proporcionar una evaluación exhaustiva que considere la historia clínica única de cada paciente.
Colposcopia y Seguimiento Continuo: Importancia a Largo Plazo
La colposcopia post-ablación no es un evento único, sino parte de un seguimiento continuo. Se pueden recomendar colposcopias periódicas, especialmente en casos de lesiones cervicales residuales o si persisten los síntomas. Este enfoque garantiza que cualquier cambio en el cuello uterino sea monitoreado de cerca y se aborde de manera proactiva.
Incentivo al Cuidado Ginecológico Post-Ablación: Pruebas de Laboratorio Periódicas
En resumen, la colposcopia después de la ablación es esencial para evaluar la salud del cuello uterino y detectar problemas potenciales. Este enfoque preventivo permite la identificación temprana de lesiones cervicales residuales o recurrentes, garantizando un cuidado ginecológico integral. Se alienta a todas las mujeres que han pasado por una ablación a realizar pruebas de laboratorio periódicas y a seguir las recomendaciones médicas para un seguimiento continuo. La inversión en la salud ginecológica a largo plazo es fundamental para el bienestar general. ¡Cuide su salud y programe sus pruebas de laboratorio según las indicaciones médicas!
-
¿Puede una biometría hemática detectar trastornos de la coagulación?
La biometría hemática, una herramienta fundamental en el ámbito clínico, desempeña un papel esencial en la identificación temprana de trastornos de la coagulación. Este análisis sanguíneo exhaustivo no solo evalúa la cantidad de componentes celulares, sino que también proporciona indicadores cruciales que pueden sugerir desregulaciones en el sistema de coagulación. En este artículo, exploraremos cómo la biometría hemática puede contribuir a la detección de trastornos de la coagulación.
Plaquetas: Clave en el Proceso de Coagulación
Las plaquetas, evaluadas en la biometría hemática, son componentes sanguíneos esenciales en el proceso de coagulación. Cambios en el recuento de plaquetas pueden indicar trastornos como la trombocitopenia o la trombocitosis, afectando la capacidad del cuerpo para detener el sangrado o prevenir la formación excesiva de coágulos.
Tiempo de Protrombina (TP) y Tiempo de Tromboplastina Parcial Activada (TTPa): Indicadores Clave
El Tiempo de Protrombina y el Tiempo de Tromboplastina Parcial Activada son pruebas que evalúan la eficiencia de la coagulación. Alteraciones en estos tiempos pueden indicar la presencia de trastornos hemorrágicos o trombóticos, proporcionando información valiosa para el diagnóstico y tratamiento.
Fibrinógeno: Evaluación de la Formación de Coágulos
La biometría hemática también incluye la medición del fibrinógeno, una proteína clave en la formación de coágulos. Niveles anormalmente altos o bajos de fibrinógeno pueden indicar trastornos de la coagulación y ser señales de riesgo de hemorragias o trombosis.
VCM y CHCM: Indicadores de Anomalías Hematológicas Relacionadas con la Coagulación
El Volumen Corpuscular Medio (VCM) y la Concentración de Hemoglobina Corpuscular Media (CHCM), evaluados en la biometría hemática, ofrecen información sobre la salud celular y las posibles anomalías relacionadas con la coagulación. Cambios en estos indicadores pueden sugerir problemas en la producción y función de las células sanguíneas implicadas en la coagulación.
Dímero-D: Marcador de Trombosis
La prueba de Dímero-D, aunque no siempre incluida en la biometría hemática estándar, es un marcador específico de la trombosis. Niveles elevados pueden indicar la presencia de coágulos sanguíneos, siendo especialmente útil en la evaluación de pacientes con sospecha de trombosis venosa profunda o embolia pulmonar.
Recomendación de Pruebas Periódicas: Cuidado Proactivo de la Salud
 Dada la importancia de la biometría hemática en la identificación de trastornos de la coagulación, se recomienda realizar pruebas periódicas, especialmente para aquellos con antecedentes familiares de trastornos sanguíneos o síntomas recurrentes de sangrado o coágulos. La detección temprana de estos trastornos permite un manejo adecuado y contribuye a prevenir complicaciones graves. Incentivamos a todos a cuidar su salud y a realizarse pruebas de laboratorio de manera regular para garantizar un monitoreo efectivo de su sistema de coagulación y mantener un bienestar general.
Dada la importancia de la biometría hemática en la identificación de trastornos de la coagulación, se recomienda realizar pruebas periódicas, especialmente para aquellos con antecedentes familiares de trastornos sanguíneos o síntomas recurrentes de sangrado o coágulos. La detección temprana de estos trastornos permite un manejo adecuado y contribuye a prevenir complicaciones graves. Incentivamos a todos a cuidar su salud y a realizarse pruebas de laboratorio de manera regular para garantizar un monitoreo efectivo de su sistema de coagulación y mantener un bienestar general. -
¿Qué sucede si se detecta una anomalía en un ultrasonido obstétrico?
Cuando un ultrasonido obstétrico revela la posibilidad de anomalías en el desarrollo fetal, es comprensible que los futuros padres experimenten una serie de emociones y preocupaciones. En este artículo, exploraremos qué sucede cuando se detecta una anomalía en el ultrasonido obstétrico y cómo los profesionales de la salud abordan esta situación delicada.
Confirmación y Evaluación Adicional
En primer lugar, es esencial comprender que la detección de una anomalía en el ultrasonido no confirma automáticamente la presencia de un problema. Los profesionales de la salud pueden recomendar una evaluación adicional para confirmar y comprender mejor la naturaleza y gravedad de la anomalía. Esto podría incluir pruebas genéticas, resonancias magnéticas u otros estudios especializados.Asesoramiento Genético
Ante la detección de una anomalía, los profesionales de la salud suelen ofrecer asesoramiento genético a los futuros padres. Este proceso implica revisar la historia médica de la familia, analizar posibles factores genéticos y discutir las opciones disponibles para una mayor comprensión del riesgo genético y las implicaciones para el futuro del embarazo.Planificación del Cuidado Prenatal
La detección de anomalías también impacta en la planificación del cuidado prenatal. Los profesionales de la salud pueden ajustar el enfoque del cuidado para abordar las necesidades específicas del feto y de los padres. Esto puede incluir la coordinación con especialistas médicos adicionales y la preparación para la atención especializada que pueda requerirse después del nacimiento. Consideración de Opciones
Consideración de Opciones
En casos más delicados, la detección de anomalías puede llevar a discusiones sobre opciones y decisiones difíciles. Algunos padres pueden considerar la posibilidad de interrumpir el embarazo después de recibir información completa sobre la salud del feto. Estas decisiones son personales y profundamente significativas, y los profesionales de la salud están ahí para brindar apoyo emocional y orientación durante este proceso.Apoyo Psicológico
La noticia de una anomalía en el ultrasonido puede generar una carga emocional significativa. Por lo tanto, se ofrece apoyo psicológico tanto a los futuros padres como a sus familias. Los profesionales de la salud, junto con consejeros y psicólogos especializados, pueden brindar el respaldo necesario para afrontar estas situaciones difíciles y tomar decisiones informadas y reflexivas.Preparación para el Parto y Atención Neonatal
En situaciones donde se espera que el feto tenga necesidades especiales después del nacimiento, los profesionales de la salud trabajarán en estrecha colaboración con los padres para planificar el parto y la atención neonatal. Esto podría involucrar la coordinación con equipos médicos especializados y la preparación para los desafíos que pueden surgir durante el proceso de parto y el cuidado posterior.Incentivo al Cuidado de la Salud Continuo
Este artículo finaliza con un incentivo al cuidado de la salud continuo y la realización de pruebas de laboratorio. Aunque enfrentar la posibilidad de anomalías puede ser abrumador, cuidar la salud durante el embarazo y seguir las recomendaciones de los profesionales de la salud contribuye al bienestar general de la madre y el feto. ¡Cuiden su salud y busquen el apoyo necesario en cada paso del camino! -
¿Puede un ultrasonido mamario detectar calcificaciones en la mama?
El ultrasonido mamario es una herramienta valiosa en la detección y evaluación de diversas condiciones mamarias, pero su capacidad para identificar calcificaciones específicas a menudo plantea interrogantes. En este artículo, exploraremos la capacidad del ultrasonido mamario para detectar calcificaciones en la mama y la relevancia de este enfoque en la evaluación de la salud mamaria.
Diferenciando Calcificaciones: Papel del Ultrasonido en la Evaluación Mamaria
Las calcificaciones en la mama son depósitos de sales de calcio que a menudo se visualizan en mamografías, siendo estas una técnica de detección común. Sin embargo, el ultrasonido mamario, que utiliza ondas sonoras en lugar de rayos X, se presenta como una alternativa eficaz para evaluar calcificaciones y otras anomalías en mujeres con tejido mamario denso.
Limitaciones de las Mamografías en Tejido Mamario Denso: Importancia del Ultrasonido
En mujeres con tejido mamario denso, las mamografías pueden tener limitaciones en la detección precisa de calcificaciones. El ultrasonido mamario, al proporcionar imágenes más detalladas y claras, supera estas limitaciones y permite a los profesionales de la salud evaluar con mayor precisión la presencia de calcificaciones en estas condiciones específicas.
Características de Calcificaciones en Ultrasonido: Evaluación y Seguimiento
En las imágenes de ultrasonido, las calcificaciones pueden presentarse de diversas maneras. Pueden aparecer como áreas brillantes, hipoecoicas, o incluso con sombras acústicas, dependiendo de su naturaleza y composición. La evaluación de estas características por parte del profesional de la salud es crucial para determinar la posible significancia de las calcificaciones y la necesidad de seguimiento.
Detección de Calcificaciones Benignas y Malignas: Precisión del Ultrasonido Mamario
El ultrasonido mamario no solo detecta calcificaciones benignas sino que también ayuda a diferenciar entre calcificaciones benignas y malignas. Esta capacidad de discernir entre diferentes tipos de calcificaciones contribuye a una evaluación más precisa y orienta las decisiones sobre la necesidad de procedimientos de seguimiento, como biopsias, para confirmar la naturaleza de las calcificaciones detectadas.
Tejido Mamario Denso y Riesgo de Cáncer: Enfoque Integral de la Salud Mamaria
El tejido mamario denso es un factor de riesgo conocido para el cáncer de mama, y su presencia puede dificultar la interpretación de los resultados de las mamografías. La inclusión del ultrasonido mamario como parte de un enfoque integral de la salud mamaria, especialmente en mujeres con tejido mamario denso, mejora la detección temprana y la gestión de posibles riesgos.
Incentivo a la Salud Mamaria: Participación Activa y Pruebas de Laboratorio
La participación activa en la salud mamaria implica someterse a pruebas de laboratorio, como el ultrasonido mamario, según las indicaciones médicas. Alentamos a todas las mujeres a cuidar de su salud mamaria y a participar proactivamente en la detección temprana de posibles problemas. Mantener un régimen regular de pruebas es esencial para preservar la salud mamaria a lo largo del tiempo.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.