-
Costo de un Perfil Tiroideo: Opciones de Acceso y Precios en 2025
SRC:SelfWritten
El perfil tiroideo es una prueba médica fundamental para evaluar la función de la glándula tiroides, que regula importantes procesos metabólicos en el cuerpo. Este análisis puede ayudar a diagnosticar trastornos tiroideos como el hipotiroidismo o el hipertiroidismo, que afectan el bienestar general. Sin embargo, los costos de realizar un perfil tiroideo pueden variar considerablemente dependiendo de varios factores, incluidos el tipo de laboratorio y la ubicación. En este artículo, se analizarán los costos promedio de un perfil tiroideo en laboratorios privados y públicos, los factores que influyen en el precio y las opciones de acceso gratuito o subsidiado disponibles en 2025.Costos Promedio de un Perfil Tiroideo en Laboratorios Privados y Públicos
Laboratorios Privados
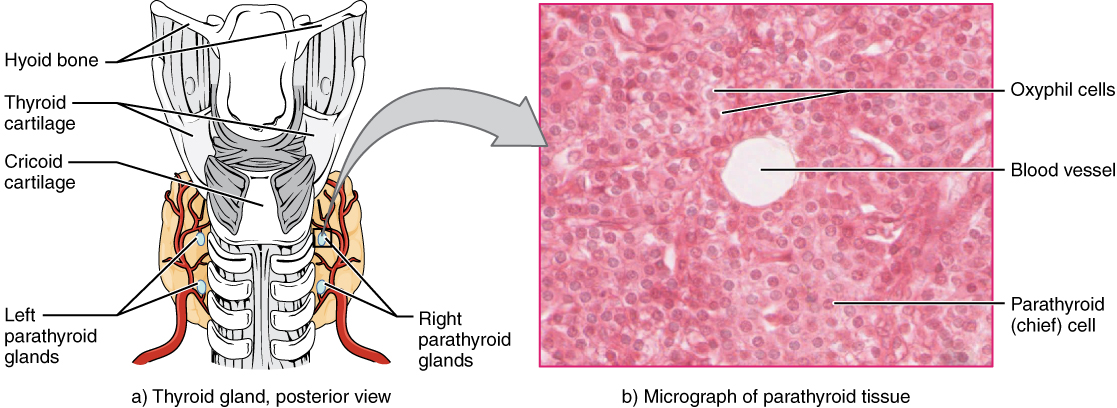 Los laboratorios privados son una opción popular para quienes desean realizarse un perfil tiroideo de manera rápida y eficiente. Estos laboratorios suelen ofrecer servicios con tiempos de respuesta más cortos y comodidad en términos de ubicación y horarios. Sin embargo, este acceso suele tener un costo más alto que los laboratorios públicos.
Los laboratorios privados son una opción popular para quienes desean realizarse un perfil tiroideo de manera rápida y eficiente. Estos laboratorios suelen ofrecer servicios con tiempos de respuesta más cortos y comodidad en términos de ubicación y horarios. Sin embargo, este acceso suele tener un costo más alto que los laboratorios públicos.El precio de un perfil tiroideo en un laboratorio privado puede variar dependiendo de la región y la clínica elegida. En 2025, los costos promedio en laboratorios privados en países como México oscilan entre los 500 y 1,500 pesos mexicanos, aunque pueden ser más altos en zonas metropolitanas o en clínicas de prestigio. Este rango de precios se debe a que muchos laboratorios privados incluyen una gama más amplia de pruebas y análisis detallados, como la medición de anticuerpos antitiroideos o la ecografía de la glándula tiroides, lo que aumenta el costo total.
En el caso de laboratorios privados de alta gama, el costo puede superar los 2,000 pesos mexicanos debido a los equipos de última tecnología utilizados y la especialización de los médicos que interpretan los resultados.
Laboratorios Públicos
Por otro lado, los laboratorios públicos, como los que dependen de sistemas de salud nacionales o regionales, tienden a ofrecer precios más bajos para los perfiles tiroideos. En muchos casos, los pacientes pueden acceder a estos servicios de manera más asequible, especialmente si cuentan con cobertura médica pública o aseguran su derecho a la atención a través de programas de salud gubernamentales.
En países como México, el costo de un perfil tiroideo en un laboratorio público puede variar entre 100 y 400 pesos mexicanos, dependiendo del sistema de salud que cubra la prueba. Esto se debe a que los laboratorios públicos están subsidiados por el gobierno, lo que les permite ofrecer precios más bajos en comparación con los privados. No obstante, los tiempos de espera pueden ser más largos, y el acceso puede estar limitado según la disponibilidad de los recursos del sistema público de salud.
Es importante destacar que algunos laboratorios públicos solo ofrecen un perfil tiroideo básico, lo que podría limitar el análisis y diagnóstico completo en comparación con lo que proporcionan los laboratorios privados.
Factores que Influyen en el Precio de un Perfil Tiroideo
Varios factores pueden afectar el costo de un perfil tiroideo, tanto en laboratorios privados como públicos. Estos factores incluyen:
Tipo de Prueba
El perfil tiroideo básico generalmente mide los niveles de la hormona estimulante de la tiroides (TSH), la tiroxina libre (T4) y la triyodotironina (T3). Este análisis proporciona información fundamental sobre el funcionamiento de la glándula tiroides. Sin embargo, en algunos casos, los médicos pueden recomendar pruebas adicionales para obtener un diagnóstico más completo, como el análisis de anticuerpos antitiroideos (en casos de sospecha de enfermedades autoinmunes) o una ecografía tiroidea para evaluar posibles nódulos.
El precio de estas pruebas adicionales puede elevar considerablemente el costo del perfil tiroideo. En laboratorios privados, los costos adicionales por pruebas como la ecografía pueden superar los 1,000 pesos adicionales.
Ubicación Geográfica
La ubicación también juega un papel clave en la variabilidad de los costos. En las grandes ciudades o en áreas con una alta concentración de centros de salud privados, como Ciudad de México, Guadalajara o Monterrey, los precios tienden a ser más altos debido a los costos operativos de los laboratorios y la demanda de servicios. En contraste, en zonas rurales o menos urbanizadas, los precios pueden ser más bajos.
Además, las diferencias en el costo pueden reflejar el nivel de especialización del laboratorio. Los laboratorios en áreas urbanas, por lo general, tienen equipos de alta gama y personal altamente capacitado, lo que puede influir en el precio final del perfil tiroideo.
Acceso a Cobertura Médica
Si el paciente tiene acceso a seguros médicos privados o a un sistema público de salud, el costo del perfil tiroideo puede reducirse significativamente. Las pólizas de seguros privados, especialmente aquellas que cubren exámenes preventivos o diagnósticos, pueden cubrir el costo total o parcial de la prueba. En algunos casos, los pacientes solo tendrían que pagar un copago.
En los sistemas públicos de salud, como el Instituto Mexicano del Seguro Social (IMSS) o el Instituto de Salud para el Bienestar (INSABI), los costos pueden ser mucho más bajos, y los pacientes pueden acceder al perfil tiroideo como parte de los servicios médicos básicos cubiertos por el gobierno.
Opciones de Acceso Gratuito o Subsidiado Según la Región
Para aquellos que no pueden pagar el costo completo de un perfil tiroideo, existen opciones de acceso gratuito o subsidiado en varias regiones. En muchos países, los gobiernos y organizaciones sin fines de lucro ofrecen programas destinados a la detección temprana de trastornos tiroideos, especialmente en poblaciones vulnerables.
Programas de Salud Pública
En algunas naciones, los gobiernos implementan programas de salud pública para realizar exámenes preventivos a gran escala, que incluyen perfiles tiroideos. Estos programas suelen estar disponibles para niños, mujeres embarazadas y personas mayores, con el objetivo de detectar trastornos tiroideos en etapas tempranas y prevenir complicaciones más graves. En estos casos, el acceso es generalmente gratuito o muy subsidiado.
Clínicas y Hospitales Universitarios
Las clínicas y hospitales universitarios también pueden ofrecer pruebas gratuitas o a bajo costo como parte de su enfoque educativo y de investigación. Los estudiantes de medicina, bajo la supervisión de médicos experimentados, realizan pruebas a precios más accesibles para la comunidad. Estos servicios pueden estar disponibles en ciudades grandes, donde las universidades tienen facultades de medicina.
Organizaciones No Gubernamentales (ONG)
Las ONG y asociaciones de pacientes con trastornos tiroideos pueden ofrecer pruebas gratuitas o a precios reducidos para las personas que no tienen acceso a seguro médico o no pueden pagar por la atención privada. A través de campañas de concienciación, estas organizaciones realizan jornadas de salud y distribuyen subsidios para pruebas de laboratorio.
Análisis Final
El costo de un perfil tiroideo puede variar considerablemente dependiendo de varios factores, incluidos el tipo de prueba, la ubicación geográfica y el acceso a cobertura médica. Los laboratorios privados tienden a tener precios más altos debido a la especialización y los equipos de última tecnología, mientras que los laboratorios públicos ofrecen precios más bajos, aunque con tiempos de espera más largos. Sin embargo, existen opciones subsidiadas o gratuitas a través de programas de salud pública, clínicas universitarias y organizaciones sin fines de lucro, lo que puede ayudar a que el diagnóstico y tratamiento de trastornos tiroideos sea más accesible para la población.
-
Papanicolaou en Adolescentes: ¿Es Necesario Realizarlo?
SRC:SelfWritten
El examen de Papanicolaou, también conocido como citología cervical, es un procedimiento crucial para la detección temprana del cáncer cervical y otros trastornos ginecológicos. Este examen permite detectar células anormales en el cuello del útero que, si no se tratan a tiempo, podrían convertirse en cáncer. Aunque tradicionalmente se ha recomendado a las mujeres a partir de los 21 años, las adolescentes pueden tener dudas sobre si deben realizarse este examen o no. En este artículo, se abordará la necesidad del Papanicolaou en adolescentes, la edad recomendada para el primer examen y las consideraciones que deben tener en cuenta las mujeres jóvenes con actividad sexual temprana.Edad Recomendada para el Primer Examen
Las recomendaciones de las organizaciones de salud, como la American Cancer Society (ACS) y la Organización Mundial de la Salud (OMS), coinciden en que el examen de Papanicolaou debe iniciarse a los 21 años, independientemente de que la mujer haya tenido o no actividad sexual. La razón principal de esta recomendación es que a esa edad, el cuello uterino ya está lo suficientemente maduro para ofrecer resultados confiables y precisos del examen. En las adolescentes menores de 21 años, las células del cuello uterino pueden presentar cambios naturales debido a las fluctuaciones hormonales que no son necesariamente indicativos de cáncer.
Por qué no se recomienda antes de los 21 años
A pesar de la creciente preocupación por el cáncer cervical en mujeres jóvenes, el Papanicolaou no es necesario antes de los 21 años en mujeres que no presentan síntomas o antecedentes familiares de cáncer cervical. El cuello uterino de las adolescentes y jóvenes menores de 21 años está aún en desarrollo, lo que puede ocasionar cambios celulares benignos (no cancerosos) que podrían confundirse con posibles lesiones precancerosas. Realizar un Papanicolaou en estas edades puede resultar en falsos positivos, lo que generaría ansiedad innecesaria y procedimientos adicionales sin una necesidad real.
Además, los estudios han demostrado que la mayoría de las infecciones por el virus del papiloma humano (VPH), una de las principales causas del cáncer cervical, se resuelven de forma natural en las mujeres jóvenes, sin causar daño permanente. Por esta razón, se espera que el sistema inmunológico de las adolescentes elimine el VPH sin la necesidad de intervención médica.
¿Qué hacer si hay antecedentes familiares de cáncer cervical?
En el caso de las adolescentes que tienen antecedentes familiares de cáncer cervical o que presentan factores de riesgo significativos, el médico podría recomendar la realización del examen a una edad temprana, aunque esta recomendación es menos común. Sin embargo, es importante destacar que estos casos son la excepción y no la norma.
Consideraciones para Mujeres Jóvenes con Actividad Sexual Temprana
Las mujeres jóvenes que han iniciado su vida sexual a una edad temprana deben tener en cuenta ciertos factores al considerar la necesidad de un Papanicolaou. Aunque la edad recomendada para el primer examen sigue siendo los 21 años, existen algunas consideraciones que podrían modificar esta recomendación.
Infección por el Virus del Papiloma Humano (VPH)
 La principal razón para realizarse un Papanicolaou en mujeres jóvenes con actividad sexual temprana es la prevención del cáncer cervical, dado que la infección por VPH es la causa más común de las alteraciones celulares en el cuello uterino. El VPH es un virus de transmisión sexual que afecta a una gran parte de las personas sexualmente activas. En la mayoría de los casos, el sistema inmunológico elimina el virus sin consecuencias a largo plazo, pero en algunas mujeres, la infección persistente por ciertos tipos de VPH puede provocar cambios celulares que, con el tiempo, pueden derivar en cáncer cervical.
La principal razón para realizarse un Papanicolaou en mujeres jóvenes con actividad sexual temprana es la prevención del cáncer cervical, dado que la infección por VPH es la causa más común de las alteraciones celulares en el cuello uterino. El VPH es un virus de transmisión sexual que afecta a una gran parte de las personas sexualmente activas. En la mayoría de los casos, el sistema inmunológico elimina el virus sin consecuencias a largo plazo, pero en algunas mujeres, la infección persistente por ciertos tipos de VPH puede provocar cambios celulares que, con el tiempo, pueden derivar en cáncer cervical.Actividad Sexual y Riesgo de Infecciones
Las mujeres jóvenes que comienzan a tener relaciones sexuales a una edad temprana tienen un mayor riesgo de contraer infecciones de transmisión sexual (ITS), incluido el VPH. Aunque no todas las mujeres con actividad sexual temprana desarrollarán problemas cervicales, las adolescentes que tienen múltiples parejas sexuales o que no practican sexo seguro, es decir, el uso de preservativos, tienen más probabilidades de adquirir infecciones que puedan afectar la salud cervical.
Otras Consideraciones para Mujeres Sexualmentes Activas
Si bien las adolescentes sexualmente activas no necesitan someterse a un Papanicolaou de inmediato, es fundamental que reciban educación sexual y se les oriente sobre la prevención de ITS y el uso adecuado de anticonceptivos de barrera, como los preservativos. Estos métodos no solo previenen embarazos no deseados, sino también la transmisión de infecciones que podrían poner en riesgo su salud ginecológica.
Si una adolescente presenta síntomas, como dolor durante las relaciones sexuales, flujo vaginal anormal o sangrado fuera de su ciclo menstrual, es fundamental que consulte a un médico para evaluar su situación. Aunque estos síntomas no siempre están relacionados con el cáncer cervical, pueden ser indicativos de una infección o de una alteración que merece atención médica.
La Importancia de la Educación y la Prevención
Aunque el Papanicolaou no se recomienda de manera rutinaria antes de los 21 años, las adolescentes deben ser educadas sobre la importancia de la salud cervical y la prevención del cáncer. La vacunación contra el VPH es una medida preventiva fundamental que debe ser considerada a partir de los 11 o 12 años. Esta vacuna protege contra los tipos de VPH más comunes que causan cáncer cervical y otras enfermedades asociadas.
Además, es importante que las adolescentes y sus familias estén al tanto de los factores de riesgo para el cáncer cervical y otros trastornos ginecológicos. La educación temprana sobre los síntomas, el autocuidado y la importancia de las visitas regulares al ginecólogo es esencial para garantizar una salud reproductiva a largo plazo.
¿Cuándo Debería una Adolescente Considerar Realizarse un Papanicolaou?
Aunque la mayoría de las adolescentes no necesitan un Papanicolaou hasta los 21 años, existen algunas circunstancias en las que el examen podría ser recomendado antes. Estas incluyen:
- Si la adolescente ha iniciado actividad sexual antes de los 21 años y presenta síntomas, como flujo vaginal anormal, sangrado fuera del ciclo menstrual o dolor pélvico.
- Si ha tenido múltiples parejas sexuales y no ha estado usando métodos anticonceptivos de barrera, lo que aumenta el riesgo de infecciones de transmisión sexual.
- Si existen antecedentes familiares de cáncer cervical o trastornos relacionados.
En estos casos, el médico podría optar por realizar un Papanicolaou para monitorear la salud cervical y detectar cualquier anomalía de forma temprana.
Análisis Final
En resumen, el examen de Papanicolaou no es necesario para la mayoría de las adolescentes antes de los 21 años, ya que el cuello uterino en desarrollo puede generar cambios celulares benignos que no están relacionados con cáncer. Sin embargo, para las adolescentes sexualmente activas, especialmente aquellas con múltiples parejas sexuales o sin protección adecuada, el monitoreo regular y la educación sobre la prevención de infecciones de transmisión sexual son fundamentales. La vacunación contra el VPH y las consultas periódicas con un ginecólogo son medidas esenciales para promover una salud reproductiva adecuada y prevenir enfermedades graves a largo plazo. A medida que las adolescentes crecen, se hace crucial que comprendan la importancia de cuidar su salud cervical, tanto a través de la prevención como de la detección temprana.
-
El Papel del Papanicolaou en la Salud Pública Mundial
SRC:SelfWritten
El examen de Papanicolaou, también conocido como citología cervical, ha sido un pilar en la detección temprana del cáncer cervicouterino durante varias décadas. Este procedimiento es vital para la salud pública, especialmente en los países en desarrollo, donde las tasas de mortalidad por cáncer cervicouterino siguen siendo alarmantemente altas. La implementación de pruebas regulares de Papanicolaou puede salvar miles de vidas al detectar cambios precoces en las células del cuello uterino que podrían convertirse en cáncer. Sin embargo, existen varios desafíos que dificultan la realización de este examen de forma sistemática y universal. Este artículo explora la relevancia del Papanicolaou en los programas de salud pública, especialmente en países en desarrollo, destacando los retos que enfrenta su implementación y algunos casos de éxito en la lucha contra el cáncer cervicouterino.Desafíos para Implementar Pruebas Regulares
Aunque el Papanicolaou es un examen relativamente sencillo y económico, su implementación a nivel mundial presenta varios desafíos, particularmente en los países en desarrollo. Uno de los principales obstáculos es la falta de infraestructura adecuada para realizar las pruebas de manera sistemática. En muchas regiones, la ausencia de recursos financieros y humanos limita la capacidad de los sistemas de salud para ofrecer exámenes periódicos a toda la población femenina en edad de riesgo.
Limitaciones en Infraestructura y Acceso a Servicios de Salud
En muchos países en desarrollo, la infraestructura sanitaria es deficiente, lo que dificulta el acceso a servicios médicos básicos, incluidos los exámenes de Papanicolaou. Las clínicas y hospitales pueden carecer del equipo necesario o de personal capacitado para realizar las pruebas, lo que resulta en una cobertura insuficiente de la población. Además, en áreas rurales o aisladas, las mujeres pueden enfrentar barreras geográficas significativas para acceder a centros de salud, lo que reduce aún más la probabilidad de que se realicen las pruebas preventivas.
Barreras Culturales y Educativas
Otro desafío significativo es la falta de educación y sensibilización sobre la importancia del Papanicolaou. En muchas comunidades, especialmente en zonas rurales, las mujeres no están plenamente informadas sobre la necesidad de realizarse este examen o incluso sobre su existencia. Las creencias culturales, el estigma relacionado con los exámenes ginecológicos y el temor a los resultados pueden hacer que muchas mujeres eviten someterse a la prueba.
La educación es esencial para superar estas barreras. Promover la comprensión de que el Papanicolaou es una herramienta preventiva crucial que puede salvar vidas es fundamental. Sin embargo, la falta de programas educativos adecuados y el acceso limitado a información médica dificultan este proceso en algunas comunidades.
Costos Económicos y Prioridades de Salud Pública
El costo es otro factor crítico que impide la implementación regular del Papanicolaou en muchos países en desarrollo. Aunque el costo de la prueba es relativamente bajo en comparación con otros procedimientos médicos, el financiamiento para programas de salud pública destinados a la prevención del cáncer cervicouterino puede no ser una prioridad en países con presupuestos de salud limitados. En muchos casos, las autoridades sanitarias se enfocan en problemas de salud más inmediatos, como la desnutrición, las enfermedades infecciosas o la mortalidad materna, dejando de lado las iniciativas de prevención del cáncer.
Casos de Éxito en la Reducción de Cáncer Cervicouterino
 A pesar de estos desafíos, varios países en desarrollo han implementado programas exitosos de Papanicolaou que han logrado reducir significativamente la incidencia y la mortalidad por cáncer cervicouterino. A continuación, se presentan algunos casos ejemplares de éxito.
A pesar de estos desafíos, varios países en desarrollo han implementado programas exitosos de Papanicolaou que han logrado reducir significativamente la incidencia y la mortalidad por cáncer cervicouterino. A continuación, se presentan algunos casos ejemplares de éxito.El Caso de Costa Rica
Costa Rica es un ejemplo destacado de un país en desarrollo que ha implementado con éxito un programa de salud pública centrado en la prevención del cáncer cervicouterino. En 1970, Costa Rica implementó un programa nacional de exámenes de Papanicolaou, que fue respaldado por el gobierno y apoyado por campañas de educación pública. Como resultado, la tasa de mortalidad por cáncer cervicouterino en el país ha disminuido drásticamente. A través de la identificación temprana de células anormales y la intervención oportuna, Costa Rica ha logrado reducir significativamente la incidencia de este tipo de cáncer, convirtiéndose en un modelo a seguir en América Latina.
Además, el programa de salud pública de Costa Rica ha sido eficaz en la promoción de la cobertura universal de Papanicolaou, especialmente en mujeres de áreas rurales. Gracias a la inversión en infraestructura y la educación comunitaria, muchas mujeres ahora pueden acceder a exámenes preventivos sin costo alguno, lo que ha tenido un impacto directo en la reducción de la mortalidad por cáncer cervicouterino.
El Caso de India
India, uno de los países más poblados del mundo, también ha realizado avances en la lucha contra el cáncer cervicouterino. En algunas regiones del país, donde la incidencia de cáncer cervicouterino es considerablemente alta, se han implementado programas de cribado a gran escala. El gobierno ha trabajado en colaboración con organizaciones no gubernamentales (ONG) y grupos internacionales para proporcionar acceso gratuito a exámenes de Papanicolaou en comunidades desfavorecidas.
A través de estos programas, India ha logrado reducir las tasas de mortalidad por cáncer cervicouterino en algunas áreas, demostrando que, incluso en contextos de recursos limitados, la prevención puede tener un impacto significativo. Sin embargo, el desafío persiste debido a la enorme desigualdad en el acceso a servicios de salud entre las áreas urbanas y rurales.
El Caso de Sudáfrica
En Sudáfrica, el Papanicolaou se ha integrado en programas de salud pública para mujeres con el objetivo de reducir la mortalidad por cáncer cervicouterino. A través de iniciativas como el Programa Nacional de Cribado de Cáncer Cervical, que ofrece pruebas gratuitas en centros de salud y clínicas móviles, se ha logrado aumentar la cobertura en comunidades desfavorecidas.
Además, Sudáfrica ha utilizado tecnologías de la información y la comunicación (TIC) para mejorar la educación sobre el cáncer cervicouterino, proporcionando recursos educativos sobre el Papanicolaou y los signos de advertencia del cáncer cervicouterino. Estas estrategias han sido clave para incrementar la participación de las mujeres en los programas de cribado y para reducir las tasas de mortalidad.
El Futuro del Papanicolaou en la Salud Pública Global
Aunque el Papanicolaou sigue siendo una herramienta eficaz para la prevención del cáncer cervicouterino, los avances tecnológicos, como las pruebas de VPH y los métodos de detección de alta precisión, están comenzando a complementar o incluso reemplazar el examen tradicional en algunos países. La combinación de la detección temprana a través de pruebas de Papanicolaou con la vacunación contra el VPH ofrece una solución integral para prevenir el cáncer cervicouterino a nivel global.
Además, los esfuerzos internacionales para mejorar el acceso a la atención médica, proporcionar educación sobre salud y financiar programas de salud pública son esenciales para garantizar que todas las mujeres, especialmente en los países en desarrollo, tengan acceso a las pruebas preventivas necesarias.
Análisis Final
El Papanicolaou ha sido y sigue siendo una herramienta fundamental en la lucha contra el cáncer cervicouterino, especialmente en los países en desarrollo. Aunque la implementación de pruebas regulares presenta desafíos significativos, como la falta de infraestructura, la falta de educación y los costos económicos, varios países han demostrado que es posible reducir la incidencia de cáncer cervicouterino a través de programas de salud pública bien organizados. Los casos de éxito en Costa Rica, India y Sudáfrica muestran que, con el compromiso adecuado, la cooperación internacional y el financiamiento suficiente, la detección temprana puede salvar miles de vidas. La prevención del cáncer cervicouterino es una prioridad en la salud pública mundial y el Papanicolaou continuará desempeñando un papel clave en este esfuerzo.
-
¿Es segura la mastografía después de una mastectomía?
SRC:SelfWritten
 La mastectomía es un procedimiento quirúrgico utilizado para tratar el cáncer de mama y, en algunos casos, para prevenirlo en mujeres con un riesgo elevado. Después de una mastectomía, la preocupación por la salud mamaria y la vigilancia regular es fundamental. En este contexto, surge la pregunta: ¿es segura la mastografía después de una mastectomía? En este artículo, exploraremos la importancia de la mastografía tras este procedimiento, su utilidad, las precauciones que se deben tomar y las alternativas de seguimiento.
La mastectomía es un procedimiento quirúrgico utilizado para tratar el cáncer de mama y, en algunos casos, para prevenirlo en mujeres con un riesgo elevado. Después de una mastectomía, la preocupación por la salud mamaria y la vigilancia regular es fundamental. En este contexto, surge la pregunta: ¿es segura la mastografía después de una mastectomía? En este artículo, exploraremos la importancia de la mastografía tras este procedimiento, su utilidad, las precauciones que se deben tomar y las alternativas de seguimiento.
¿Qué es la mastectomía y por qué se realiza?
La mastectomía es una cirugía que implica la extirpación total o parcial de la mama. Este procedimiento se lleva a cabo principalmente para tratar el cáncer de mama o reducir el riesgo de desarrollarlo, especialmente en mujeres con antecedentes familiares o mutaciones genéticas que aumentan la probabilidad de padecerlo, como la mutación en los genes BRCA1 o BRCA2. Existen varios tipos de mastectomía: la mastectomía radical, la mastectomía parcial y la mastectomía profiláctica.
En cualquier caso, la mastectomía busca eliminar el tejido mamario para prevenir la propagación del cáncer o su aparición en mujeres de alto riesgo. Tras esta intervención, es importante continuar con el seguimiento médico, que incluye la vigilancia para detectar posibles recurrencias de la enfermedad, aunque la mama ya no esté presente.
¿Qué ocurre con la mastografía después de la mastectomía?
La mastografía después de una mastectomía tiene un propósito diferente al de una mamografía convencional. El principal objetivo de la mastografía tradicional es detectar signos tempranos de cáncer de mama en los tejidos mamarios. Sin embargo, después de una mastectomía, no existe tejido mamario en el lado donde se realizó la cirugía (en caso de mastectomía total), lo que hace que este examen sea menos útil en ese contexto.
No obstante, para las mujeres que han tenido una mastectomía parcial o aquellas que han optado por una reconstrucción mamaria, el tejido restante o reconstruido puede ser monitoreado a través de mamografías para verificar si hay cambios en los tejidos de la mama remanente o en el área reconstruida. En estos casos, la mastografía puede ser útil para detectar complicaciones relacionadas con la cirugía o la reconstrucción, aunque no para el cáncer de mama en sí.
Es importante aclarar que una mamografía después de una mastectomía total generalmente no es recomendada, ya que no existe tejido mamario donde buscar signos de cáncer. Sin embargo, en algunos casos, las mujeres pueden necesitar mamografías de las mamas contralaterales, es decir, de la mama que no fue extirpada, para seguir la evaluación habitual del cáncer de mama.
¿Qué alternativas existen para la detección después de una mastectomía?
Si bien la mastografía no es la opción principal para la detección de cáncer de mama después de una mastectomía, existen otras pruebas que pueden ser recomendadas para el seguimiento de las pacientes. Algunas de las alternativas más comunes incluyen:
Ecografía mamaria
La ecografía mamaria es una de las alternativas más utilizadas, especialmente cuando se ha realizado una reconstrucción mamaria. Esta prueba utiliza ondas sonoras para crear imágenes del interior de la mama y puede detectar anomalías en los tejidos que no pueden ser vistas mediante una mamografía. Si se han realizado reconstrucciones mamarias, la ecografía también puede ayudar a identificar cualquier anomalía en el tejido reconstruido.
Resonancia magnética (RM)
La resonancia magnética (RM) es otro método eficaz para el seguimiento de mujeres que han pasado por una mastectomía. A menudo, se utiliza en combinación con otras pruebas de imagen, ya que proporciona detalles más precisos sobre el tejido mamario, aunque no es una herramienta de rutina en todas las mujeres. La RM puede ser útil, sobre todo en mujeres con antecedentes de cáncer de mama o un alto riesgo de recurrencia.
Exámenes clínicos regulares
Además de las pruebas de imagen, el examen clínico regular realizado por un médico sigue siendo una parte esencial del seguimiento posterior a una mastectomía. Este examen ayuda a detectar cualquier cambio en el área afectada o en la mama contralateral que pueda ser indicativo de algún problema.
Factores a considerar en la seguridad de la mastografía después de una mastectomía
Si bien la mastografía no suele ser la opción principal después de una mastectomía, en algunos casos puede ser útil, sobre todo cuando se realiza en el seno contralateral o en el tejido mamario restante tras una mastectomía parcial. Sin embargo, es importante tener en cuenta algunos factores que pueden influir en la seguridad y la efectividad de la mastografía:
Densidad mamaria
Después de una mastectomía parcial, es posible que quede algo de tejido mamario, especialmente en mujeres que optan por una reconstrucción mamaria. La densidad del tejido mamario remanente puede afectar la capacidad de la mastografía para detectar anormalidades. En estos casos, es posible que el médico sugiera pruebas complementarias como la ecografía o la resonancia magnética para mejorar la visibilidad del tejido mamario.
Tipo de mastectomía
El tipo de mastectomía realizado también es un factor importante. En una mastectomía total, donde se elimina todo el tejido mamario, la mastografía no será útil. Sin embargo, en una mastectomía parcial o cuando queda tejido mamario, las mamografías pueden ser necesarias, aunque se recomienden con menos frecuencia.
Historia médica
La historia médica individual también influye en las decisiones sobre las pruebas de seguimiento. Las mujeres que han tenido cáncer de mama en el pasado o tienen un mayor riesgo debido a antecedentes familiares pueden necesitar más pruebas para garantizar que no haya recurrencias, incluso si no tienen tejido mamario presente.
La importancia del seguimiento después de una mastectomía
Después de una mastectomía, el seguimiento adecuado es crucial para detectar posibles recurrencias de cáncer o complicaciones derivadas de la cirugía. Si bien la mastografía después de una mastectomía puede no ser la herramienta más útil, los exámenes médicos regulares, las ecografías, las resonancias magnéticas y otros métodos de imagen son esenciales para la detección temprana de problemas. Además, las mujeres deben estar atentas a cualquier cambio en el área afectada y comunicarse con su médico ante cualquier preocupación.
Aunque la mastografía después de una mastectomía no tiene el mismo propósito que en las mujeres con tejido mamario intacto, sigue siendo un tema de importancia en la vigilancia de la salud mamaria. Las mujeres que se someten a una mastectomía deben seguir un régimen adecuado de seguimiento médico que incluya otras pruebas de imagen, como la ecografía y la resonancia magnética, y deben discutir con su médico las opciones más apropiadas para su caso específico. A pesar de la ausencia de tejido mamario, el monitoreo sigue siendo esencial para la detección temprana de cualquier complicación o recurrencia del cáncer.
-
Mastografía anual: ¿Es realmente necesaria?
SRC:SelfWritten
 La mastografía anual es una recomendación común en los programas de detección temprana del cáncer de mama. Este examen es considerado una de las herramientas más eficaces para identificar anomalías en el tejido mamario antes de que sean palpables o sintomáticas. Sin embargo, la periodicidad de su realización ha sido objeto de debate en la comunidad médica, debido a los riesgos asociados, los costos y la eficacia en diferentes grupos de edad. Este artículo analiza los beneficios y controversias que giran en torno a la mastografía anual.
La mastografía anual es una recomendación común en los programas de detección temprana del cáncer de mama. Este examen es considerado una de las herramientas más eficaces para identificar anomalías en el tejido mamario antes de que sean palpables o sintomáticas. Sin embargo, la periodicidad de su realización ha sido objeto de debate en la comunidad médica, debido a los riesgos asociados, los costos y la eficacia en diferentes grupos de edad. Este artículo analiza los beneficios y controversias que giran en torno a la mastografía anual.
Beneficios de realizar una mastografía anual
La detección temprana del cáncer de mama es el principal beneficio de someterse a una mastografía anual. Identificar cambios anómalos en el tejido mamario en sus etapas iniciales incrementa significativamente las probabilidades de un tratamiento efectivo y menos invasivo. Diversos estudios han demostrado que la mamografía reduce las tasas de mortalidad en mujeres mayores de 40 años, especialmente en aquellas con factores de riesgo elevados.
1. Reducción de la mortalidad por cáncer de mama
La mastografía anual permite identificar tumores antes de que se propaguen a otros tejidos o se conviertan en cánceres avanzados. Según la Sociedad Americana del Cáncer, las mujeres que se someten a mamografías regulares tienen un 25-30% menos de riesgo de morir por cáncer de mama en comparación con aquellas que no lo hacen. Este impacto positivo es más evidente en mujeres entre 50 y 74 años.
2. Diagnóstico temprano y opciones de tratamiento menos invasivas
Detectar un tumor en sus primeras etapas no solo mejora las tasas de supervivencia, sino que también reduce la necesidad de tratamientos agresivos como la quimioterapia o la mastectomía radical. Los tumores pequeños pueden tratarse con cirugías conservadoras y radioterapia focalizada, lo que mejora la calidad de vida de las pacientes.
3. Monitoreo de mujeres con alto riesgo
En mujeres con antecedentes familiares de cáncer de mama o mutaciones genéticas como BRCA1 y BRCA2, la mastografía anual es una herramienta esencial para el monitoreo constante. Este enfoque proactivo es crucial para detectar anomalías antes de que evolucionen.
Controversias en torno a la mastografía anual
A pesar de sus beneficios, la recomendación de realizar una mastografía anual no está exenta de controversias. Algunos expertos argumentan que la frecuencia de este examen debe personalizarse según la edad, el historial médico y los factores de riesgo individuales. Además, existen inquietudes relacionadas con los falsos positivos, los falsos negativos y la exposición acumulativa a la radiación.
1. Falsos positivos y su impacto emocional
Una de las críticas más frecuentes a la mastografía anual es el alto porcentaje de falsos positivos. Estos resultados erróneos pueden llevar a pruebas adicionales, biopsias innecesarias y ansiedad en las pacientes. Según la Biblioteca Nacional de Medicina de los Estados Unidos, aproximadamente el 50% de las mujeres que se realizan mamografías anuales durante 10 años recibirán al menos un resultado falso positivo.
2. Exposición acumulativa a radiación
Aunque la radiación utilizada en una mastografía es baja, realizar el examen anualmente durante varias décadas podría aumentar ligeramente el riesgo de cáncer inducido por radiación. Este riesgo es mayor en mujeres más jóvenes, cuyo tejido mamario es más sensible a los efectos de la radiación. Sin embargo, las ventajas de la detección temprana suelen superar este riesgo en la mayoría de los casos.
3. Falsos negativos
En algunas ocasiones, la mastografía puede no detectar un cáncer existente, especialmente en mujeres con tejido mamario denso. Este problema limita la eficacia del examen y puede retrasar el diagnóstico en pacientes con lesiones ocultas. En estos casos, se recomienda complementar la mastografía con ultrasonidos o resonancias magnéticas para obtener una evaluación más precisa.
4. Debate sobre la periodicidad
Mientras que algunas guías médicas recomiendan la mastografía anual a partir de los 40 años, otras organizaciones, como el Grupo de Trabajo de Servicios Preventivos de Estados Unidos, sugieren que puede ser suficiente realizarla cada dos años, especialmente en mujeres de 50 a 74 años. Estas diferencias en las recomendaciones reflejan la necesidad de una evaluación personalizada.
¿Cuándo es recomendable realizar una mastografía anual?
La decisión de realizarse una mastografía anual debe basarse en una evaluación médica individualizada, considerando factores como la edad, el historial familiar y el riesgo genético. En general:
- Mujeres de riesgo promedio: Se recomienda comenzar las mamografías a los 40 años, pero la frecuencia puede ajustarse según las recomendaciones del médico.
- Mujeres con alto riesgo: En estos casos, la mastografía anual puede ser necesaria desde una edad más temprana, a menudo combinada con otros estudios de imagen como resonancias magnéticas.
- Mujeres mayores de 75 años: La necesidad de continuar con las mamografías depende del estado de salud general y la expectativa de vida.
Alternativas y complementos a la mastografía anual
En mujeres con limitaciones o preocupaciones sobre la mastografía anual, existen alternativas y estudios complementarios que pueden ser útiles para la detección del cáncer de mama:
- Ultrasonido mamario: Este método es especialmente efectivo en mujeres con tejido mamario denso, donde la mamografía puede tener limitaciones.
- Resonancia magnética (RM): Utilizada en pacientes de alto riesgo, la RM ofrece imágenes detalladas sin exposición a radiación.
- Autoexploración y examen clínico: Aunque no sustituyen a los estudios de imagen, estas prácticas permiten detectar cambios sospechosos y actuar de manera oportuna.
Reflexión final
La mastografía anual sigue siendo una herramienta clave en la detección temprana del cáncer de mama, con beneficios que han demostrado salvar vidas. Sin embargo, no está exenta de controversias, especialmente en lo relacionado con la frecuencia recomendada, los falsos positivos y los riesgos asociados a la exposición acumulativa a radiación.
Es fundamental que las mujeres discutan con su médico la periodicidad adecuada para este estudio, basándose en su perfil de riesgo y necesidades individuales. Además, la incorporación de tecnologías avanzadas y métodos complementarios puede mejorar la precisión diagnóstica y reducir las limitaciones asociadas a la mastografía.
En un contexto donde el cáncer de mama continúa siendo una de las principales amenazas para la salud femenina, la educación, la prevención y la detección temprana deben ser prioridades. Realizarse chequeos regulares, ya sea anualmente o con la frecuencia recomendada, es un paso esencial para garantizar un diagnóstico oportuno y aumentar las posibilidades de tratamiento exitoso.
-
Mastografía vs. ultrasonido: ¿Cuál es mejor para ti?
SRC:SelfWritten
La detección temprana del cáncer de mama es clave para mejorar las tasas de supervivencia y reducir complicaciones graves. En este sentido, los estudios de mama juegan un papel fundamental para identificar alteraciones antes de que se manifiesten síntomas. Entre los métodos de diagnóstico más utilizados se encuentran la mastografía y el ultrasonido mamario. Ambos estudios tienen aplicaciones específicas, y elegir cuál es el más adecuado depende de varios factores, como la edad de la paciente, la densidad del tejido mamario y la sospecha clínica. En este artículo, compararemos la mastografía vs ultrasonido, explorando sus diferencias, ventajas y cuándo se recomienda cada uno.¿Qué es una mastografía y para qué se utiliza?
 La mastografía, también conocida como mamografía, es un estudio radiológico especializado en la evaluación del tejido mamario. Utiliza bajas dosis de radiación para generar imágenes detalladas de la estructura de la mama, lo que permite identificar masas, calcificaciones y otras alteraciones que podrían ser indicativas de cáncer. Este procedimiento se recomienda principalmente para mujeres a partir de los 40 años como parte de los chequeos rutinarios para la detección temprana del cáncer de mama.
La mastografía, también conocida como mamografía, es un estudio radiológico especializado en la evaluación del tejido mamario. Utiliza bajas dosis de radiación para generar imágenes detalladas de la estructura de la mama, lo que permite identificar masas, calcificaciones y otras alteraciones que podrían ser indicativas de cáncer. Este procedimiento se recomienda principalmente para mujeres a partir de los 40 años como parte de los chequeos rutinarios para la detección temprana del cáncer de mama.Beneficios de la mastografía:
- Detección temprana: La mastografía puede detectar cambios en el tejido mamario antes de que se puedan palpar, lo que la convierte en una herramienta valiosa para el diagnóstico precoz.
- Sensibilidad en mujeres mayores: Este estudio es especialmente útil en mujeres postmenopáusicas, ya que la grasa en el tejido mamario facilita la detección de anomalías.
- Seguimiento en casos de cáncer: En mujeres que han tenido cáncer de mama, la mastografía es un método eficaz para monitorear cualquier recidiva.
Sin embargo, la mastografía tiene limitaciones, particularmente en mujeres jóvenes con tejido mamario denso. En estos casos, la radiografía puede no proporcionar imágenes claras, lo que reduce su efectividad.
¿Qué es un ultrasonido mamario y cuándo se utiliza?
El ultrasonido mamario es una técnica de imagen no invasiva que utiliza ondas sonoras para crear imágenes detalladas del interior del seno. A diferencia de la mastografía, el ultrasonido no utiliza radiación, lo que lo convierte en una opción segura para mujeres embarazadas o personas que deben evitar la exposición a rayos X.
El ultrasonido es especialmente útil en la evaluación de tejido mamario denso, que es común en mujeres jóvenes. Este tipo de estudio puede proporcionar imágenes más claras de áreas que pueden no ser visibles en una mastografía, como quistes o masas sólidas. También se utiliza para guiar biopsias de mama, proporcionando una vista en tiempo real para los médicos.
Beneficios del ultrasonido mamario:
- Evaluación de masas palpables: Si se detecta una masa durante un examen físico, el ultrasonido puede ayudar a determinar si se trata de un quiste lleno de líquido o una masa sólida, lo que puede influir en las decisiones sobre el tratamiento.
- Sin radiación: Debido a que el ultrasonido no utiliza rayos X, es una opción más segura para ciertos grupos de pacientes.
- Guía en procedimientos invasivos: El ultrasonido es una herramienta esencial en procedimientos de biopsia, ya que permite al médico visualizar en tiempo real el área de interés.
Mastografía vs. ultrasonido: Diferencias clave
Aunque tanto la mastografía como el ultrasonido son herramientas útiles en la detección de enfermedades mamarias, presentan diferencias significativas en cuanto a su aplicación, efectividad y limitaciones.
1. Tecnología utilizada
La mastografía emplea radiación para generar imágenes del tejido mamario, lo que puede detectar microcalcificaciones, un signo temprano de cáncer que no siempre es visible en otros estudios. El ultrasonido, por otro lado, utiliza ondas sonoras que rebotan en las estructuras internas de la mama, creando una imagen en tiempo real. Aunque no detecta calcificaciones, el ultrasonido es efectivo para diferenciar entre masas sólidas y quísticas.
2. Densidad del tejido mamario
En mujeres con tejido mamario denso, la mastografía puede resultar menos efectiva, ya que el tejido glandular puede dificultar la visualización de pequeñas anomalías. En estos casos, el ultrasonido suele ser más adecuado, ya que puede ofrecer una imagen más clara del tejido. Por esta razón, a menudo se utilizan ambos estudios de manera complementaria en mujeres jóvenes o con mamas densas.
3. Edad de la paciente
La mastografía es el estándar recomendado para mujeres a partir de los 40 años, y en algunos casos antes, si existen antecedentes familiares de cáncer de mama o factores de riesgo elevados. En mujeres menores de 40 años, el ultrasonido es más comúnmente utilizado, ya que la alta densidad del tejido mamario en esta etapa puede dificultar la interpretación de los resultados en una mamografía.
4. Exposición a la radiación
Una de las principales diferencias entre estos estudios es la exposición a la radiación. Mientras que la mastografía utiliza bajas dosis de radiación, el ultrasonido no implica ningún tipo de exposición radiológica, lo que lo convierte en una opción segura para mujeres embarazadas o pacientes que prefieren evitar la radiación.
5. Capacidad para detectar microcalcificaciones
Las microcalcificaciones, pequeños depósitos de calcio que pueden ser indicativos de cáncer, son mejor detectadas mediante mastografía. El ultrasonido no es eficaz para detectar este tipo de cambios, lo que hace que la mastografía sea el método preferido para la detección de estas lesiones tempranas.
¿Cuándo se recomienda cada estudio?
La elección entre mastografía y ultrasonido no siempre es excluyente; de hecho, ambos estudios a menudo se utilizan de manera complementaria. La mastografía se recomienda generalmente como herramienta de cribado en mujeres mayores de 40 años para la detección temprana de cáncer de mama. En pacientes más jóvenes o aquellas con tejido mamario denso, el ultrasonido puede ser una herramienta de diagnóstico adicional para clarificar hallazgos que no son visibles en la mastografía.
Además, en mujeres con un alto riesgo de cáncer de mama, como aquellas con mutaciones en los genes BRCA1 o BRCA2, los médicos pueden recomendar una combinación de mastografía y ultrasonido, o incluso una resonancia magnética, para garantizar una evaluación más exhaustiva.
¿Cuál es la mejor opción para ti?
La decisión entre realizar una mastografía o un ultrasonido mamario debe ser tomada en conjunto con tu médico, quien evaluará factores como la edad, los antecedentes familiares, la densidad del tejido mamario y los resultados de exámenes previos. En mujeres mayores de 40 años, la mastografía es la herramienta principal de detección, mientras que el ultrasonido puede ser más útil en mujeres más jóvenes o como complemento en la evaluación de hallazgos anormales.
Análisis final
Tanto la mastografía como el ultrasonido mamario ofrecen ventajas significativas para la detección y evaluación de anomalías en el tejido mamario. Cada estudio tiene sus indicaciones específicas y es fundamental entender cuándo es apropiado cada uno. La mastografía sigue siendo el método de referencia para el cribado del cáncer de mama, especialmente en mujeres mayores, mientras que el ultrasonido es una herramienta complementaria valiosa en casos de tejido denso o cuando se requieren estudios adicionales. La combinación de ambos estudios, cuando es necesario, garantiza una evaluación integral y precisa.
-
¿Qué detecta un electrocardiograma? Principales problemas cardíacos
SRC:SelfWritten
El electrocardiograma (ECG) es una herramienta diagnóstica crucial en medicina, que permite monitorear la actividad eléctrica del corazón. Mediante el uso de electrodos colocados sobre la piel, el ECG genera una representación visual de los impulsos eléctricos del corazón, ayudando a identificar diversas afecciones cardíacas. Saber qué detecta un electrocardiograma es esencial para comprender cómo este procedimiento contribuye al diagnóstico de problemas cardíacos. Este artículo aborda las principales condiciones médicas que se pueden detectar mediante un ECG, como las arritmias, los infartos y otros trastornos del corazón.¿Cómo funciona un electrocardiograma?
 El electrocardiograma mide las variaciones eléctricas generadas por el latido del corazón. Cada vez que el corazón late, se produce una señal eléctrica que pasa por sus diferentes partes, activando las fibras musculares en un orden específico. Estas señales son captadas por los electrodos colocados en el cuerpo y se registran como ondas en un gráfico. Cada onda en el ECG refleja una fase del ciclo cardíaco, y cualquier alteración en la forma, frecuencia o secuencia de estas ondas puede ser un indicio de una condición médica.
El electrocardiograma mide las variaciones eléctricas generadas por el latido del corazón. Cada vez que el corazón late, se produce una señal eléctrica que pasa por sus diferentes partes, activando las fibras musculares en un orden específico. Estas señales son captadas por los electrodos colocados en el cuerpo y se registran como ondas en un gráfico. Cada onda en el ECG refleja una fase del ciclo cardíaco, y cualquier alteración en la forma, frecuencia o secuencia de estas ondas puede ser un indicio de una condición médica.Arritmias: Ritmo cardíaco irregular
Una de las principales afecciones que detecta un electrocardiograma son las arritmias, que se caracterizan por alteraciones en el ritmo normal del corazón. Las arritmias pueden ser causadas por una variedad de factores, incluidos desequilibrios electrolíticos, enfermedades estructurales del corazón o efectos secundarios de medicamentos.
Tipos de arritmias detectadas
Las arritmias pueden variar en su intensidad y tipo, y un ECG es fundamental para identificarlas. Algunas de las más comunes incluyen:
- Fibrilación auricular: Esta es una de las arritmias más comunes, especialmente en personas mayores. Se caracteriza por un ritmo cardíaco irregular y acelerado, que puede llevar a la formación de coágulos sanguíneos.
- Taquicardia ventricular: Es un ritmo cardíaco rápido originado en los ventrículos, que puede ser potencialmente fatal si no se trata de manera oportuna.
- Bradicardia: Se refiere a una frecuencia cardíaca anormalmente baja, lo que puede llevar a una insuficiencia de oxígeno en los órganos vitales si no se trata adecuadamente.
En todos estos casos, el electrocardiograma muestra irregularidades en las ondas, como intervalos más largos o cortos entre los latidos, o una frecuencia que no corresponde al ritmo cardíaco normal.
Infarto de miocardio: Daño al corazón
Otra condición crítica que detecta un electrocardiograma es el infarto de miocardio, comúnmente conocido como ataque al corazón. Un infarto ocurre cuando el flujo sanguíneo hacia una parte del músculo cardíaco se bloquea, lo que provoca que las células del corazón se dañen o mueran debido a la falta de oxígeno.
Señales de un infarto en un ECG
El electrocardiograma puede identificar varios signos que sugieren un infarto de miocardio, tales como:
- Elevación del segmento ST: Este es uno de los hallazgos más distintivos de un infarto agudo. La elevación del segmento ST en el ECG indica que una parte del corazón está sufriendo daño.
- Ondas Q patológicas: Las ondas Q más profundas o anormales son otro indicador de que ha ocurrido un daño significativo en el corazón, especialmente en el contexto de un infarto de miocardio.
- Anomalías en las ondas T: Las ondas T anormales, que reflejan la repolarización de los ventrículos, también pueden ser un indicio de isquemia o daño cardíaco.
Isquemia: Falta de oxígeno en el corazón
La isquemia cardíaca, que se refiere a la falta de flujo sanguíneo adecuado hacia el músculo cardíaco, es otra condición que puede ser detectada mediante un electrocardiograma. Cuando el corazón no recibe suficiente oxígeno, sus funciones se ven comprometidas, lo que puede llevar a un infarto si no se trata a tiempo. Un ECG puede detectar signos de isquemia, tales como cambios en las ondas T o en el segmento ST, que indican que el corazón está siendo privado de oxígeno.
Anomalías en las ondas del corazón
Las ondas de un electrocardiograma, que incluyen la onda P, el complejo QRS y la onda T, son fundamentales para evaluar el funcionamiento del corazón. Alteraciones en estas ondas pueden reflejar diferentes tipos de problemas. Algunas de las anomalías más comunes incluyen:
- Ondas P anormales: Estas ondas indican la actividad de las aurículas. Cualquier anomalía en su forma o duración puede sugerir problemas con la conducción eléctrica en las aurículas, como en la fibrilación auricular.
- Complejo QRS anormal: Este complejo refleja la despolarización de los ventrículos. Un complejo QRS ancho o irregular puede ser señal de un bloqueo de rama o de un infarto de miocardio.
- Ondas T invertidas: Las ondas T indican la repolarización ventricular. Si estas ondas se invierten, puede ser señal de isquemia, hipoxia o daño cardíaco.
Hipertrofia cardíaca: Engrosamiento del músculo cardíaco
La hipertrofia cardíaca, o engrosamiento del músculo del corazón, también puede ser detectada mediante un electrocardiograma. Esta condición, que puede ser causada por hipertensión o por enfermedades valvulares, afecta la capacidad del corazón para bombear sangre de manera eficiente. En un ECG, la hipertrofia se refleja generalmente en un aumento de la amplitud de las ondas, especialmente en el complejo QRS. Además, la hipertrofia puede alterar la duración de los intervalos y la forma de las ondas.
Diagnóstico de corazón y su relación con el ECG
El electrocardiograma es una de las herramientas diagnósticas más importantes en cardiología. No solo permite detectar enfermedades del corazón como las arritmias, el infarto de miocardio y la isquemia, sino que también puede ofrecer información crucial sobre la salud general del sistema cardiovascular. En muchos casos, el ECG es el primer paso para detectar problemas cardíacos, lo que permite una intervención temprana y un tratamiento adecuado.
Importancia del seguimiento
Aunque el ECG es útil para identificar una variedad de problemas cardíacos, es importante recordar que puede no ser suficiente para un diagnóstico definitivo en todos los casos. A menudo, se requiere un seguimiento con pruebas adicionales, como ecocardiogramas o pruebas de esfuerzo, para confirmar la naturaleza del problema.
En resumen
El electrocardiograma es una herramienta invaluable en el diagnóstico de problemas cardíacos. Desde detectar arritmias y signos de infarto hasta identificar isquemia y anomalías en las ondas del corazón, el ECG ofrece información vital para la atención médica. Dado que las enfermedades cardíacas son una de las principales causas de morbilidad y mortalidad a nivel mundial, la detección temprana mediante un ECG puede marcar una gran diferencia en el pronóstico de los pacientes.
-
Electrocardiograma normal: ¿Cómo se interpreta?
SRC:SelfWritten
 El electrocardiograma (ECG) es uno de los procedimientos médicos más comunes y esenciales para evaluar la salud del corazón. Mediante el registro de la actividad eléctrica del órgano, permite detectar diversas anomalías en el ritmo, la frecuencia y la estructura del corazón. Sin embargo, cuando se obtiene un electrocardiograma normal, es importante saber cómo interpretar los resultados y entender qué parámetros indican que el corazón está funcionando adecuadamente. En este artículo, se explorará cómo interpretar un electrocardiograma normal, qué características se deben tener en cuenta y cómo determinar si los resultados indican un corazón saludable.
El electrocardiograma (ECG) es uno de los procedimientos médicos más comunes y esenciales para evaluar la salud del corazón. Mediante el registro de la actividad eléctrica del órgano, permite detectar diversas anomalías en el ritmo, la frecuencia y la estructura del corazón. Sin embargo, cuando se obtiene un electrocardiograma normal, es importante saber cómo interpretar los resultados y entender qué parámetros indican que el corazón está funcionando adecuadamente. En este artículo, se explorará cómo interpretar un electrocardiograma normal, qué características se deben tener en cuenta y cómo determinar si los resultados indican un corazón saludable.¿Qué es un electrocardiograma normal?
Un electrocardiograma normal es aquel en el que las ondas registradas en el trazado reflejan un ritmo cardíaco regular y sin alteraciones. Este procedimiento registra la actividad eléctrica del corazón en forma de ondas, que corresponden a diferentes fases del ciclo cardíaco. Un electrocardiograma normal muestra una secuencia bien definida de ondas, y la interpretación de EKG sigue una serie de parámetros establecidos que permiten clasificarlo como saludable.
El ECG normal generalmente incluye tres componentes principales:
- Onda P: Representa la despolarización de las aurículas.
- Complejo QRS: Indica la despolarización de los ventrículos, responsables de la contracción del corazón.
- Onda T: Refleja la repolarización de los ventrículos.
Estos tres elementos, junto con el ritmo y la frecuencia cardíaca, son clave para determinar si el electrocardiograma es normal o si presenta irregularidades que requieran atención médica.
Parámetros clave de un electrocardiograma normal
Cuando se realiza un electrocardiograma normal, hay varios parámetros que se deben evaluar para asegurar que los resultados sean normales. La interpretación del EKG implica observar la forma, la duración y la regularidad de las ondas. A continuación, se describen los principales parámetros que indican un corazón saludable.
1. Frecuencia cardíaca
La frecuencia cardíaca es uno de los indicadores más importantes al interpretar un electrocardiograma. En un electrocardiograma normal, la frecuencia cardíaca debe estar dentro del rango de 60 a 100 latidos por minuto en reposo, lo que se conoce como ritmo sinusal normal. Un ritmo cardíaco fuera de este rango puede indicar una condición subyacente, como una arritmia, que requiere evaluación médica adicional. Es importante destacar que la frecuencia cardíaca puede variar según factores como la edad, el nivel de actividad física y el estado emocional de la persona.
2. Ritmo sinusal
El ritmo sinusal es el ritmo normal del corazón, generado por el nodo sinoauricular (el marcapasos natural del corazón). En un electrocardiograma normal, se observa que las ondas P están bien definidas y seguidas de un complejo QRS regular. La distancia entre los complejos QRS debe ser constante, lo que indica que los latidos del corazón se producen de manera ordenada. Un ritmo sinusal normal es crucial para un corazón saludable, ya que garantiza que las aurículas y los ventrículos se contraigan de manera sincronizada.
3. Duración de las ondas y segmentos
La duración de cada onda y segmento es otro parámetro importante al interpretar un electrocardiograma normal. Las ondas P deben tener una duración de aproximadamente 0.08 a 0.10 segundos, mientras que el complejo QRS debe durar entre 0.06 y 0.10 segundos. La duración del intervalo PR, que es el tiempo entre el inicio de la onda P y el comienzo del complejo QRS, debe ser de entre 0.12 y 0.20 segundos. Estos valores son indicativos de un funcionamiento cardíaco normal, sin bloqueos o retrasos en la conducción eléctrica.
4. Intervención ST
En un electrocardiograma normal, el segmento ST debe ser plano y estar a nivel de la línea base. Cualquier elevación o depresión en el segmento ST puede ser un signo de problemas cardíacos, como un infarto de miocardio o isquemia. En un corazón saludable, el segmento ST no presenta alteraciones, lo que refleja que no hay alteraciones significativas en la perfusión sanguínea del corazón.
5. Onda T
La onda T en un electrocardiograma normal refleja la repolarización de los ventrículos. En un trazado normal, la onda T debe ser de forma suave y asimétrica, con una inclinación hacia arriba en la mayoría de las derivaciones. Cualquier alteración en la forma o el tamaño de la onda T, como una inversión o aplanamiento, podría ser indicativa de trastornos cardíacos, como la hipokalemia o la insuficiencia cardíaca.
Interpretación de EKG: Identificación de anomalías
Aunque un electrocardiograma normal presenta ondas y segmentos dentro de los rangos indicados, existen diversas anomalías que pueden aparecer en el trazado y que requieren una interpretación más profunda. Algunas de las alteraciones más comunes que podrían aparecer en un EKG son:
- Arritmias: Son alteraciones en el ritmo cardíaco. Pueden aparecer como un aumento o disminución anormal de la frecuencia cardíaca o como un ritmo irregular.
- Bloqueos cardíacos: Si hay un retraso en la conducción eléctrica entre las aurículas y los ventrículos, se puede observar un alargamiento del intervalo PR o del complejo QRS, lo que podría indicar un bloqueo de primer, segundo o tercer grado.
- Isquemia miocárdica: La elevación o depresión del segmento ST puede ser un indicio de que el músculo cardíaco no está recibiendo suficiente oxígeno debido a una obstrucción en las arterias coronarias.
- Infarto de miocardio: Un infarto puede causar alteraciones en el complejo QRS, la onda T y el segmento ST. En casos graves, puede haber ondas patológicas que sugieren daño al tejido cardíaco.
El análisis detallado de estas anomalías debe ser realizado por un cardiólogo, quien podrá realizar un diagnóstico preciso y determinar el tratamiento adecuado.
Beneficios de un electrocardiograma normal
Un electrocardiograma normal es una excelente noticia para la salud cardíaca, ya que indica que el corazón está funcionando de manera óptima y no presenta signos de daño ni de trastornos graves. Además, un ECG normal puede ofrecer tranquilidad a quienes se someten a chequeos preventivos, ya que descarta la presencia de problemas cardíacos evidentes.
A través de la interpretación de un electrocardiograma normal, los médicos pueden evaluar el funcionamiento del corazón en detalle, lo que puede ayudar a identificar factores de riesgo antes de que se desarrollen problemas más serios. Por ejemplo, si bien un electrocardiograma normal puede no mostrar signos de un infarto reciente, un ECG bien realizado podría detectar alteraciones en la conducción eléctrica, que podrían alertar sobre un riesgo aumentado de arritmias o enfermedades coronarias.
En resumen
La interpretación de un electrocardiograma normal es fundamental para determinar si el corazón está funcionando adecuadamente. El análisis de parámetros como la frecuencia cardíaca, el ritmo sinusal, la duración de las ondas y segmentos, así como la forma del segmento ST y la onda T, permite identificar si el trazado es saludable. Un electrocardiograma normal indica que no hay alteraciones significativas en el ritmo ni en la estructura del corazón. Sin embargo, la presencia de cualquier irregularidad debe ser evaluada con detenimiento por un especialista para prevenir complicaciones futuras.
-
¿Qué indica la densidad urinaria en un examen general de orina?
SRC:SelfWritten
La densidad urinaria en un examen de orina es un parámetro clave para evaluar el estado de hidratación y la función renal de un paciente. Este indicador refleja la capacidad de los riñones para concentrar o diluir la orina según las necesidades del cuerpo, lo cual es esencial para mantener el equilibrio de líquidos y electrolitos. En este artículo, exploraremos el significado de la densidad urinaria, cómo se interpreta y su relación con la salud renal y el estado de hidratación.
¿Qué es la densidad urinaria y por qué es importante?
La densidad urinaria mide la concentración de partículas disueltas en la orina, como sales, glucosa, urea y otros solutos. Su valor se expresa en una escala numérica, generalmente entre 1.005 y 1.030, donde niveles más altos indican una orina más concentrada y niveles más bajos, una orina diluida.
Este parámetro es fundamental en el análisis de función renal, ya que proporciona información sobre la capacidad de los riñones para adaptarse a las necesidades del cuerpo. Por ejemplo, en situaciones de deshidratación, los riñones concentran la orina para conservar agua, aumentando así su densidad. Por el contrario, en estados de sobrehidratación o ciertas enfermedades renales, la orina puede volverse más diluida.
Factores que influyen en la densidad urinaria
La densidad urinaria puede variar considerablemente según factores internos y externos. Entre los principales se encuentran:
1. Estado de hidratación:
- La cantidad de agua ingerida afecta directamente la concentración de orina. En personas deshidratadas, la densidad urinaria suele ser alta, ya que los riñones retienen agua. En casos de hidratación excesiva, la densidad tiende a disminuir.
2. Dieta y consumo de líquidos:
- El consumo de alimentos ricos en sal o proteínas puede aumentar la densidad urinaria debido a una mayor cantidad de solutos. Por otro lado, la ingesta excesiva de líquidos diluye la orina.
3. Condiciones médicas:
- Enfermedades como la diabetes insípida, insuficiencia renal crónica o infecciones urinarias pueden alterar la densidad urinaria, reflejando problemas en la capacidad de los riñones para concentrar la orina.
4. Medicamentos:
- Ciertos fármacos, como diuréticos, pueden modificar la concentración de la orina al influir en la eliminación de agua y solutos.
Interpretación de la densidad urinaria en el examen de orina
La interpretación de la densidad urinaria debe realizarse en el contexto clínico del paciente, considerando su historial médico, hábitos de hidratación y otros parámetros del examen de orina. A continuación, se presentan las posibles implicaciones de valores altos o bajos.
Valores normales
Los rangos normales de densidad urinaria oscilan entre 1.005 y 1.030. Dentro de estos valores, se considera que los riñones están funcionando correctamente y adaptándose a las necesidades del cuerpo.
Densidad urinaria alta
Un valor elevado, por encima de 1.030, indica una orina concentrada. Esto puede deberse a:
- Deshidratación: Cuando el cuerpo pierde más agua de la que ingiere, los riñones concentran la orina para preservar líquidos.
- Exceso de solutos: La presencia de glucosa (como en la diabetes mellitus) o proteínas (proteinuria) puede aumentar la densidad urinaria.
- Pérdida de líquidos: Episodios de vómito, diarrea o sudoración excesiva pueden contribuir a este fenómeno.
Densidad urinaria baja
Un valor inferior a 1.005 refleja una orina diluida. Las posibles causas incluyen:
- Sobrehidratación: Consumir grandes cantidades de líquidos puede reducir la densidad urinaria.
- Diabetes insípida: En esta enfermedad, el cuerpo no regula adecuadamente la eliminación de agua, generando orina excesivamente diluida.
- Insuficiencia renal: Cuando los riñones pierden su capacidad de concentrar la orina, los valores de densidad urinaria tienden a ser bajos.
Densidad urinaria y su relación con la función renal
La densidad urinaria en el examen de orina es un reflejo directo de la capacidad renal para mantener el equilibrio hidroelectrolítico. Los riñones filtran la sangre y ajustan la cantidad de agua y solutos en la orina según las necesidades metabólicas del cuerpo.
En enfermedades como la insuficiencia renal crónica, los riñones pierden esta capacidad adaptativa, lo que resulta en una orina con densidad constante, independientemente del estado de hidratación. Este fenómeno, conocido como “isostenuria”, es un signo de disfunción renal avanzada.
Por otro lado, en trastornos endocrinos como la diabetes insípida, la incapacidad para concentrar la orina se debe a alteraciones en la secreción o acción de la hormona antidiurética (ADH), lo que también impacta la densidad urinaria.
Recomendaciones para la evaluación de la densidad urinaria
Para garantizar resultados precisos en el análisis de la densidad urinaria, es importante seguir algunas recomendaciones:
- Preparación previa:
- Informar al médico sobre el consumo de líquidos, dieta y medicamentos antes de la recolección de la muestra.
- Recolección adecuada:
- Usar un recipiente estéril y seguir las indicaciones médicas para evitar contaminaciones.
- Interpretación clínica:
- Los valores de densidad urinaria deben analizarse en conjunto con otros parámetros del examen de orina y el historial del paciente.
Reflexión final
La densidad urinaria en un examen de orina es un parámetro esencial para evaluar tanto el estado de hidratación como la función renal. Este indicador ofrece una visión detallada de cómo los riñones regulan la concentración de la orina y su capacidad de adaptarse a las demandas del organismo. Identificar alteraciones en la densidad urinaria permite detectar y abordar condiciones médicas como la insuficiencia renal, la diabetes insípida o desequilibrios en el estado de hidratación. Por ello, su análisis debe formar parte integral de la evaluación clínica en cualquier chequeo médico o diagnóstico.
-
Avances Tecnológicos en Colposcopia: Nuevas Herramientas de Detección
SRC:SelfWritten
La colposcopia es una herramienta fundamental en la detección temprana de anomalías en el cuello uterino, principalmente asociadas al cáncer cervicouterino. Con el paso de los años, la tecnología ha avanzado considerablemente, ofreciendo nuevas herramientas para mejorar la precisión y efectividad de este procedimiento. Estos avances no solo permiten una mayor comodidad para las pacientes, sino que también contribuyen a diagnósticos más rápidos y precisos. A continuación, exploraremos los recientes desarrollos tecnológicos en la colposcopia, incluyendo el uso de cámaras de alta definición, software de análisis avanzado e integración de la inteligencia artificial (IA) en el diagnóstico.Cámaras de Alta Definición: Claridad para una Mejor Detección
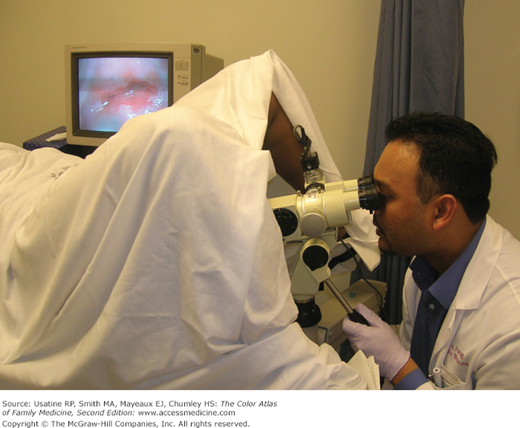 Uno de los avances más notables en la tecnología de colposcopia es la incorporación de cámaras de alta definición (HD). Estas cámaras ofrecen una resolución mucho mayor que las utilizadas anteriormente, lo que permite a los profesionales de la salud obtener una visualización más clara y detallada del cuello uterino. Esta mejora en la calidad de la imagen tiene un impacto directo en la capacidad de detectar lesiones precancerosas o cambios sutiles en los tejidos que podrían indicar la presencia de patologías.
Uno de los avances más notables en la tecnología de colposcopia es la incorporación de cámaras de alta definición (HD). Estas cámaras ofrecen una resolución mucho mayor que las utilizadas anteriormente, lo que permite a los profesionales de la salud obtener una visualización más clara y detallada del cuello uterino. Esta mejora en la calidad de la imagen tiene un impacto directo en la capacidad de detectar lesiones precancerosas o cambios sutiles en los tejidos que podrían indicar la presencia de patologías.La mayor claridad de las cámaras HD facilita la identificación de áreas anómalas, mejorando la precisión en la toma de biopsias, ya que los profesionales pueden seleccionar con mayor exactitud las áreas que requieren mayor atención. Además, la tecnología HD permite que las imágenes sean ampliadas sin perder calidad, lo que es particularmente útil cuando se examinan detalles finos que podrían ser indicativos de enfermedad.
Beneficios de las Cámaras HD en la Colposcopia
El uso de cámaras de alta definición en la colposcopia ha generado varios beneficios en la práctica clínica:
- Detección temprana de lesiones: Al proporcionar imágenes más nítidas y claras, se facilita la identificación de anomalías en etapas tempranas, mejorando las tasas de detección de cáncer cervicouterino y otras patologías.
- Reducción de falsos positivos y negativos: La mayor precisión visual reduce el riesgo de interpretaciones erróneas, disminuyendo la necesidad de repetir procedimientos o realizar pruebas adicionales.
- Mayor comodidad para las pacientes: Las imágenes claras y precisas permiten que los procedimientos sean más eficientes, reduciendo el tiempo de exploración y, en muchos casos, disminuyendo el malestar asociado a la colposcopia.
Software de Análisis Avanzado: Transformando la Interpretación de Resultados
Otro avance significativo en la tecnología de colposcopia es la incorporación de software de análisis avanzado, diseñado para asistir a los profesionales de la salud en la interpretación de las imágenes capturadas durante el examen. Este tipo de software utiliza algoritmos complejos para analizar patrones en las imágenes y detectar posibles áreas de preocupación, como lesiones precancerosas o cambios celulares anormales.
El software de análisis avanzado puede identificar características sutiles que pueden pasar desapercibidas para el ojo humano, especialmente en casos donde los cambios en los tejidos son mínimos. Al ofrecer una segunda opinión basada en algoritmos de análisis, este software no solo aumenta la precisión de los diagnósticos, sino que también reduce la posibilidad de errores humanos.
Características del Software de Análisis en Colposcopia
- Identificación automática de anomalías: El software puede resaltar áreas que requieren mayor atención, ayudando al médico a enfocar su análisis en las zonas más relevantes.
- Comparación con bases de datos: Algunos programas están diseñados para comparar las imágenes obtenidas con extensas bases de datos de casos previos, facilitando una evaluación más robusta y basada en evidencia.
- Generación de informes automáticos: Muchos de estos programas ofrecen la posibilidad de generar informes detallados que resumen los hallazgos, ahorrando tiempo a los profesionales y garantizando una documentación precisa.
Inteligencia Artificial en Colposcopia: Una Revolución en el Diagnóstico
La inteligencia artificial ha comenzado a desempeñar un papel crucial en diversas áreas de la medicina, y la colposcopia no es la excepción. La integración de IA en los sistemas de colposcopia ha permitido avances significativos en la precisión y rapidez de los diagnósticos, mejorando así la atención a las pacientes.
Los sistemas de IA pueden analizar grandes volúmenes de datos en tiempo real, identificando patrones y correlaciones que podrían no ser evidentes para un observador humano. Estos sistemas están diseñados para aprender de manera continua, mejorando su precisión a medida que se exponen a más datos. En el contexto de la colposcopia, la IA puede ayudar a identificar con precisión las lesiones precancerosas y proporcionar recomendaciones sobre los pasos a seguir, como la necesidad de realizar una biopsia o seguimiento adicional.
Impacto de la IA en la Práctica Clínica
- Mayor velocidad en los diagnósticos: La IA puede procesar imágenes y generar resultados en cuestión de segundos, lo que agiliza el proceso diagnóstico y permite una intervención temprana en casos de alta prioridad.
- Mejora en la precisión: Los sistemas de IA han demostrado ser altamente efectivos en la detección de anomalías, lo que se traduce en una menor tasa de errores diagnósticos y, por ende, en una mejor atención médica.
- Reducción de la carga laboral: Al automatizar gran parte del proceso de análisis, la IA libera tiempo para que los profesionales de la salud se concentren en otros aspectos críticos del cuidado de las pacientes.
Impacto en la Precisión y Rapidez de los Resultados
La combinación de cámaras de alta definición, software de análisis avanzado e inteligencia artificial ha tenido un impacto notable en la precisión y rapidez de los resultados de la colposcopia. La mayor calidad de las imágenes, el análisis asistido por software y la IA permiten a los médicos tomar decisiones más informadas y con mayor rapidez, lo que es esencial en la detección temprana de enfermedades como el cáncer cervicouterino.
Estos avances tecnológicos no solo benefician a las pacientes, al reducir el tiempo de espera para obtener resultados, sino que también optimizan el uso de recursos en los centros de salud. Al mejorar la eficiencia y precisión, se reducen las intervenciones innecesarias y se optimiza la planificación del tratamiento.
Análisis Final
Los avances tecnológicos en la colposcopia, desde el uso de cámaras de alta definición hasta la integración de inteligencia artificial, han transformado radicalmente este procedimiento diagnóstico. La combinación de tecnologías de última generación ha permitido mejorar la precisión, reducir los errores y acelerar los tiempos de diagnóstico, lo que resulta fundamental en la detección temprana del cáncer cervicouterino. Estos avances representan un paso adelante en la atención médica de las mujeres, proporcionando mayor tranquilidad a las pacientes y mejorando la capacidad de los profesionales de la salud para ofrecer diagnósticos precisos y tratamientos oportunos. A medida que la tecnología continúa evolucionando, es probable que veamos mejoras adicionales que sigan revolucionando la práctica de la colposcopia y la medicina preventiva en general.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
