-
Papanicolau: Importancia en la detección temprana del cáncer cervical
El papanicolau es una prueba ginecológica esencial para la detección temprana de anormalidades en las células del cuello uterino, permitiendo identificar lesiones precancerosas y cáncer cervical en sus primeras etapas. Esta herramienta diagnóstica ha sido clave en la reducción de la mortalidad asociada a este tipo de cáncer, promoviendo intervenciones médicas oportunas.
¿Qué es el papanicolau y cómo se realiza?
El papanicolau, también conocido como citología cervical, consiste en la recolección de células del cuello uterino mediante un cepillo o espátula especial. El procedimiento se lleva a cabo durante una revisión ginecológica y suele ser rápido e indoloro. Las células obtenidas son fijadas en una lámina de vidrio y analizadas en el laboratorio bajo el microscopio para detectar alteraciones.
El momento ideal para realizar el papanicolau es entre los días 10 y 20 del ciclo menstrual, evitando el uso de duchas vaginales, espermicidas o relaciones sexuales 48 horas antes de la prueba, ya que estas condiciones podrían alterar los resultados.
Interpretación de los resultados del papanicolau
Los resultados del papanicolau se clasifican generalmente en las siguientes categorías:
- Negativo para lesión intraepitelial o malignidad: Indica que las células cervicales son normales.
- Atipias de células escamosas de significado indeterminado (ASCUS): Señala cambios celulares leves que pueden deberse a infecciones o irritaciones.
- Lesión intraepitelial escamosa de bajo grado (LIEBG): Sugiere la presencia de cambios precancerosos leves, a menudo asociados al virus del papiloma humano (VPH).
- Lesión intraepitelial escamosa de alto grado (LIEAG): Indica alteraciones celulares más graves con mayor riesgo de progresión a cáncer cervical.
- Células glandulares atípicas: Pueden señalar problemas en las células que recubren el canal endocervical.
- Cáncer de células escamosas o adenocarcinoma: Confirma la presencia de cáncer cervical.
Frecuencia recomendada para realizar el papanicolau
La periodicidad del papanicolau varía según la edad y los factores de riesgo de cada paciente. Las recomendaciones generales incluyen:
- Mujeres entre 21 y 29 años: Un papanicolau cada tres años.
- Mujeres entre 30 y 65 años: Un papanicolau cada tres años, o cada cinco años si se combina con la prueba del VPH.
- Mujeres mayores de 65 años: Pueden dejar de realizar la prueba si han tenido resultados normales consecutivos en los últimos diez años.
Las pacientes con factores de riesgo, como infección por VPH, antecedentes familiares de cáncer cervical o inmunosupresión, pueden necesitar un monitoreo más frecuente.
Importancia del papanicolau en la prevención del cáncer cervical
El papanicolau desempeña un papel crucial en la prevención primaria y secundaria del cáncer de cuello uterino. Detectar cambios celulares anormales antes de que evolucionen a cáncer permite tratamientos tempranos y menos invasivos.
Además, el papanicolau contribuye a la identificación de infecciones virales como el VPH, un factor de riesgo significativo para el cáncer cervical. Esta prueba, combinada con la vacunación contra el VPH y el seguimiento ginecológico regular, fortalece las estrategias preventivas.
El papanicolau sigue siendo una herramienta vital para el cuidado de la salud femenina, promoviendo la detección precoz y la prevención efectiva del cáncer cervical.
-
¿Qué pasa si sangro después de una colposcopía?
SRC:SelfWritten
 La colposcopía es un examen ginecológico que se utiliza para observar de cerca el cuello uterino, la vagina y la vulva en busca de posibles anomalías. Este procedimiento, que se lleva a cabo cuando los resultados de un Papanicolaou o una prueba de VPH son anormales, suele ser bien tolerado. Sin embargo, es común que algunas mujeres experimenten sangrados leves después de una colposcopía. Este artículo explica qué significa este síntoma, en qué situaciones debe ser motivo de preocupación y cómo manejarlo adecuadamente.
La colposcopía es un examen ginecológico que se utiliza para observar de cerca el cuello uterino, la vagina y la vulva en busca de posibles anomalías. Este procedimiento, que se lleva a cabo cuando los resultados de un Papanicolaou o una prueba de VPH son anormales, suele ser bien tolerado. Sin embargo, es común que algunas mujeres experimenten sangrados leves después de una colposcopía. Este artículo explica qué significa este síntoma, en qué situaciones debe ser motivo de preocupación y cómo manejarlo adecuadamente.Causas del sangrado después de una colposcopía
Es importante entender que un pequeño sangrado después de una colposcopía es generalmente normal y no indica necesariamente un problema grave. La colposcopía, aunque no es un procedimiento invasivo, implica el uso de un instrumento que examina el cuello uterino y puede causar una leve irritación o trauma en los tejidos. Esta acción puede provocar sangrados menores, especialmente si se ha realizado una biopsia durante el procedimiento.
Además, el cuello uterino puede volverse más sensible durante la colposcopía, lo que aumenta las probabilidades de que aparezca un pequeño sangrado post-procedimiento. Este sangrado suele ser de poca cantidad y se detiene por sí solo en pocas horas o al día siguiente.
¿Cuánto es normal sangrar después de una colposcopía?
En la mayoría de los casos, el sangrado que ocurre tras una colposcopía es muy leve. Muchas mujeres notan una pequeña cantidad de sangre, similar a la que puede ocurrir al final de su periodo menstrual. Este sangrado puede durar unas pocas horas o, en algunos casos, hasta 48 horas después de la prueba.
Si la colposcopía ha incluido una biopsia, puede haber un poco más de sangrado, ya que se toma una muestra de tejido del cuello uterino para ser analizada. En estos casos, el sangrado es común y se detiene sin necesidad de intervención médica.
Situaciones en las que el sangrado debe ser evaluado
Si bien el sangrado leve es común, existen ciertas situaciones en las que el sangrado después de una colposcopía debe ser evaluado por un médico. Si el sangrado persiste por más de dos días, es abundante o se acompaña de dolor intenso, es importante contactar a un especialista para determinar la causa subyacente.
También es recomendable consultar a un médico si el sangrado está acompañado de fiebre, escalofríos o signos de infección, ya que estos síntomas pueden indicar una complicación que requiere tratamiento inmediato.
¿Cómo manejar el sangrado después de una colposcopía?
En la mayoría de los casos, el sangrado después de una colposcopía no requiere tratamiento especial y desaparece por sí solo. Sin embargo, existen algunas recomendaciones que pueden ayudar a manejar el sangrado y las molestias asociadas:
- Evitar relaciones sexuales: Se recomienda abstenerse de tener relaciones sexuales durante los primeros días después del procedimiento para prevenir infecciones o irritación adicional.
- Evitar el uso de tampones: Es preferible utilizar toallas sanitarias en lugar de tampones para evitar la introducción de bacterias en el tracto vaginal.
- Evitar baños de inmersión: Los baños en tina pueden incrementar el riesgo de infección, por lo que se recomienda ducharse en lugar de sumergirse en agua.
Importancia de las revisiones post-colposcopía
El seguimiento médico es crucial después de cualquier procedimiento ginecológico. Si experimentas cualquier tipo de sangrado que te cause preocupación, es fundamental que lo informes a tu médico para asegurarse de que el proceso de recuperación esté avanzando sin problemas. Además, las revisiones periódicas y las pruebas de laboratorio pueden ayudar a detectar cualquier alteración que requiera atención inmediata.
Recuerda que cuidar tu salud ginecológica es fundamental para mantener tu bienestar. Si has realizado una colposcopía o si tienes dudas sobre tu salud reproductiva, no dudes en acudir a un profesional médico y realizar las pruebas necesarias para un diagnóstico adecuado.
-
¿Las mujeres con antecedentes familiares de cáncer de mama deben hacerse más ultrasonidos mamarios?
SRC:SelfWritten
El ultrasonido mamario es una herramienta fundamental en la evaluación de posibles anomalías en los senos, especialmente en mujeres con factores de riesgo elevados. Un factor de riesgo significativo es tener antecedentes familiares de cáncer de mama, ya que este historial puede aumentar la probabilidad de desarrollar la enfermedad. Ante esta situación, surge la pregunta sobre si las mujeres con antecedentes familiares deben someterse a más ultrasonidos mamarios como medida preventiva.El papel del ultrasonido mamario en mujeres con riesgo elevado
Las mujeres con antecedentes familiares de cáncer de mama, especialmente aquellas con parientes de primer grado que han sido diagnosticados con la enfermedad, pueden estar en un grupo de mayor riesgo de desarrollar cáncer de mama. En estas mujeres, el ultrasonido mamario puede desempeñar un papel crucial en la detección temprana de anomalías, especialmente en mujeres jóvenes o aquellas con tejido mamario denso, donde la mamografía puede no ser tan efectiva.
El ultrasonido permite obtener imágenes detalladas de los tejidos blandos, lo que facilita la detección de masas sospechosas que podrían no ser visibles en otros estudios. Si bien el ultrasonido no reemplaza a la mamografía en mujeres de mayor edad, en mujeres con mayor densidad mamaria puede ser una herramienta complementaria clave.
Frecuencia del ultrasonido mamario en mujeres con antecedentes familiares
No existe una recomendación estándar que determine la frecuencia exacta con la que las mujeres con antecedentes familiares de cáncer de mama deben someterse a ultrasonidos mamarios. Sin embargo, los médicos suelen adoptar un enfoque personalizado, basado en la historia familiar, la edad de la paciente y otros factores de riesgo. En muchos casos, las mujeres con mayor riesgo pueden requerir un monitoreo más frecuente que incluya ultrasonidos mamarios anuales o incluso cada seis meses, dependiendo del juicio clínico.
Es importante destacar que la frecuencia de los estudios debe ser discutida con un médico especialista, quien evaluará el riesgo individual y determinará el mejor enfoque para la detección temprana.
Ultrasonido mamario en combinación con otras pruebas
Para las mujeres con alto riesgo de cáncer de mama, el ultrasonido mamario a menudo se utiliza en combinación con otras pruebas, como la mamografía y la resonancia magnética (RM). Esta combinación de estudios puede proporcionar una evaluación más completa y mejorar las posibilidades de detectar cualquier anomalía en una etapa temprana. Las mujeres con antecedentes familiares significativos a menudo son candidatas para recibir un seguimiento más estrecho y una combinación de estas pruebas puede ofrecer una mejor protección.
Valor de la detección temprana en mujeres con antecedentes familiares
La detección temprana es fundamental en el diagnóstico y tratamiento del cáncer de mama, especialmente en mujeres con antecedentes familiares. El ultrasonido mamario es una herramienta no invasiva que puede ayudar a identificar tumores en una fase inicial, lo que puede mejorar significativamente las tasas de supervivencia. Además, al ser una prueba sin radiación, puede repetirse con mayor frecuencia si el médico lo considera necesario, sin exponer a la paciente a riesgos adicionales.
Incentivo para el cuidado de la salud mamaria
Si tienes antecedentes familiares de cáncer de mama, es importante que tomes medidas proactivas para cuidar tu salud. Consultar con un médico y realizar pruebas de detección regulares, como el ultrasonido mamario, puede marcar la diferencia en la detección temprana de cualquier anomalía. Mantén un seguimiento adecuado para asegurar un diagnóstico a tiempo.
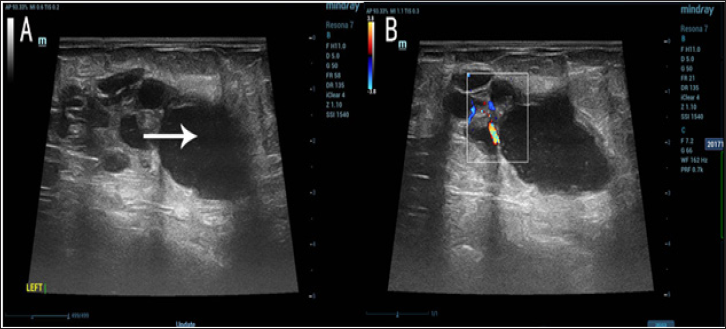
-
¿El ultrasonido mamario es adecuado para hombres con ginecomastia?
SRC:SelfWritten
La ginecomastia, el desarrollo excesivo del tejido mamario en hombres, es una condición que puede causar preocupación y malestar. Aunque es comúnmente asociada con desequilibrios hormonales, también puede ser indicativo de otros problemas de salud subyacentes. El ultrasonido mamario se presenta como una herramienta diagnóstica útil para investigar la naturaleza de este aumento mamario en hombres.Seguridad y Efectividad del Ultrasonido Mamario para Hombres
El ultrasonido mamario es una técnica de imagen segura que utiliza ondas sonoras para producir imágenes detalladas del tejido mamario. No involucra radiación, lo que lo convierte en una opción segura para hombres de todas las edades. Este método es efectivo para diferenciar entre tejido mamario ginecomástico y masas potencialmente malignas, lo que es crucial para un diagnóstico adecuado y la planificación del tratamiento.
Indicaciones para el Uso del Ultrasonido Mamario en Ginecomastia
El ultrasonido es especialmente indicado en casos donde el examen físico no proporciona suficiente claridad sobre la causa del aumento de tejido. Puede ayudar a identificar la presencia de tejido glandular frente a tejido graso, lo que es importante para determinar la etiología de la ginecomastia. También es útil en la detección de masas sospechosas que podrían requerir biopsia o intervención quirúrgica.
Proceso del Ultrasonido Mamario en el Diagnóstico de Ginecomastia
Durante un ultrasonido mamario, el paciente se coloca en una posición que expone el área del pecho. Se aplica un gel conductor en la piel para facilitar el movimiento del transductor, el cual emite ondas sonoras a través del tejido mamario. Las imágenes capturadas por el transductor son analizadas por un radiólogo para identificar cualquier anormalidad estructural o de tejido.
Beneficios del Ultrasonido Mamario en la Evaluación de Ginecomastia
Utilizar el ultrasonido mamario para evaluar la ginecomastia permite una visualización clara de la estructura interna del tejido mamario. Esto ayuda a los médicos a determinar la causa subyacente de la ginecomastia, ya sea hormonal, farmacológica, o incluso neoplásica. La capacidad de evaluar con precisión el tipo de tejido involucrado es indispensable para dirigir el tratamiento más adecuado, ya sea médico o quirúrgico.
Consideraciones Finales y Cuidado Continuo
El cuidado de la salud masculina incluye la atención a condiciones como la ginecomastia. Si experimentas un desarrollo inusual del tejido mamario, es recomendable consultar a un médico para una evaluación completa. El ultrasonido mamario ofrece una manera no invasiva y efectiva de entender mejor y manejar esta condición. Te alentamos a cuidar de tu salud y a considerar la realización de pruebas de diagnóstico como el ultrasonido mamario si tu médico lo considera necesario. Priorizar tu salud te permite tomar acciones proactivas hacia un bienestar óptimo.
-
¿Cuáles son las principales razones para realizar un ultrasonido mamario?
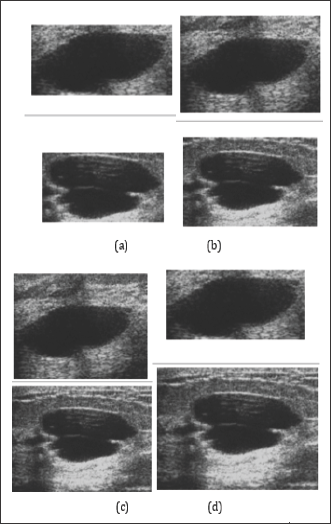 El ultrasonido mamario es una herramienta fundamental en la evaluación de la salud mamaria. Su uso permite la detección y el seguimiento de diversas condiciones, facilitando un diagnóstico preciso y oportuno. Este estudio por imagen es ampliamente recomendado en diferentes situaciones clínicas para complementar otros métodos de evaluación.
El ultrasonido mamario es una herramienta fundamental en la evaluación de la salud mamaria. Su uso permite la detección y el seguimiento de diversas condiciones, facilitando un diagnóstico preciso y oportuno. Este estudio por imagen es ampliamente recomendado en diferentes situaciones clínicas para complementar otros métodos de evaluación.Detección de lesiones en mujeres con mamas densas
Uno de los principales motivos para realizar un ultrasonido mamario es la presencia de mamas densas, una condición que dificulta la interpretación de la mamografía. En estos casos, el ultrasonido permite diferenciar entre tejido normal y posibles formaciones anormales, como quistes o tumores.
Evaluación de masas palpables o cambios en la mama
Cuando una paciente detecta una masa en la mama o cambios en su estructura, el ultrasonido mamario se emplea para determinar la naturaleza de la lesión. Este estudio es especialmente útil para distinguir entre formaciones sólidas y quísticas, facilitando una mejor orientación diagnóstica.
Estudio complementario a la mamografía
En muchos casos, el ultrasonido mamario se utiliza como un examen complementario a la mamografía, particularmente cuando se encuentran hallazgos sospechosos que requieren una evaluación adicional. Este estudio permite obtener imágenes detalladas de estructuras que no pueden ser visualizadas con claridad en la mamografía convencional.
Guía para procedimientos diagnósticos
El ultrasonido mamario es una herramienta esencial en procedimientos como la biopsia mamaria guiada por imagen. Su uso permite una localización precisa de la lesión, asegurando que la muestra obtenida sea representativa y facilitando un diagnóstico certero.
Evaluación de secreciones anormales en el pezón
La presencia de secreciones espontáneas por el pezón puede ser indicativa de diversas condiciones, desde alteraciones benignas hasta patologías de mayor relevancia clínica. En estos casos, el ultrasonido mamario permite identificar posibles causas, como la presencia de quistes o conductos dilatados.
Seguimiento de enfermedades mamarias previas
En pacientes con antecedentes de patologías mamarias, el ultrasonido se utiliza para el monitoreo periódico de la zona afectada. Su aplicación es fundamental para evaluar la evolución de quistes, fibroadenomas u otras lesiones, así como para detectar recurrencias en mujeres con diagnóstico previo de cáncer de mama.
Valoración de dolor mamario persistente
Cuando una paciente experimenta dolor mamario persistente sin una causa evidente, el ultrasonido puede ayudar a identificar posibles alteraciones subyacentes. Aunque muchas veces el dolor no está relacionado con patologías graves, este estudio permite descartar anormalidades estructurales en la glándula mamaria.
El ultrasonido mamario es una herramienta diagnóstica clave en la detección y seguimiento de diversas condiciones mamarias. Su realización en el momento adecuado contribuye a la detección temprana de patologías, mejorando las posibilidades de tratamiento exitoso. Se recomienda acudir a un especialista ante cualquier cambio en la mama y considerar la realización de pruebas de laboratorio para una evaluación integral de la salud.
-
¿Cómo debo prepararme para un ultrasonido hepatobiliar?
SRC:SelfWritten
El ultrasonido hepatobiliar es un procedimiento diagnóstico no invasivo que permite a los médicos examinar el hígado, la vesícula biliar y los conductos biliares mediante el uso de ondas sonoras de alta frecuencia. Esta prueba es clave para la detección de condiciones como cálculos biliares, hepatitis, cirrosis o tumores hepáticos. Para obtener los mejores resultados posibles, es fundamental que los pacientes sigan ciertas pautas de preparación antes de someterse a este tipo de examen.Recomendaciones generales para el ultrasonido hepatobiliar
La preparación para un ultrasonido hepatobiliar es esencial para garantizar que el procedimiento se realice de manera efectiva. La mayor parte de la preparación está relacionada con el ayuno previo, lo cual ayuda a obtener imágenes claras y precisas de los órganos abdominales. En general, se recomienda que el paciente no coma ni beba nada durante un periodo de entre 6 y 8 horas antes del examen. Esto se debe a que los alimentos en el tracto digestivo pueden interferir con la visibilidad de las estructuras abdominales, especialmente la vesícula biliar.
Ayuno previo al ultrasonido
El ayuno es una de las principales instrucciones que se dan a los pacientes antes de realizarse un ultrasonido hepatobiliar. Este reposo alimenticio no solo facilita la visualización de los órganos, sino que también ayuda a evitar que el estómago o la vesícula biliar se encuentren llenos de alimentos o líquidos, lo que podría dificultar la obtención de imágenes precisas. Es importante seguir las indicaciones de su médico sobre el tiempo exacto de ayuno, ya que este puede variar dependiendo de las necesidades del examen.
¿Es necesario tomar agua antes del ultrasonido?
En algunos casos, especialmente cuando se requiere examinar la vesícula biliar con más detalle, los médicos pueden pedir que el paciente ingiera agua antes del examen. Beber una cantidad específica de agua, como un vaso grande, puede ayudar a llenar la vejiga y mejorar la calidad de las imágenes. Sin embargo, esto no siempre es necesario y depende de las indicaciones del médico o del radiólogo encargado del procedimiento.
Medicamentos y suplementos antes del examen
Los pacientes que toman medicamentos regularmente deben informar al médico sobre su medicación antes de someterse a un ultrasonido hepatobiliar. Algunos medicamentos pueden interferir con los resultados del examen, y en esos casos, el médico podría aconsejar suspender su uso temporalmente o ajustar las dosis. Asimismo, los suplementos alimenticios o remedios herbales deben ser reportados, ya que ciertos compuestos pueden afectar la visualización de los órganos.
Durante el procedimiento de ultrasonido hepatobiliar
El ultrasonido hepatobiliar generalmente se realiza en un entorno clínico y tiene una duración promedio de entre 20 y 30 minutos. Durante el examen, el paciente se recostará en una camilla y se le aplicará un gel especial en el área del abdomen. Este gel facilita la transmisión de las ondas sonoras emitidas por el transductor, el dispositivo utilizado para generar las imágenes. El técnico o radiólogo moverá el transductor sobre el abdomen para capturar las imágenes necesarias. Aunque el procedimiento no es doloroso, algunos pacientes pueden experimentar leve incomodidad debido a la presión aplicada en el área abdominal.
¿Qué debe llevar el paciente al ultrasonido?
En general, no es necesario que el paciente lleve consigo equipo especial para el ultrasonido hepatobiliar. Sin embargo, es recomendable vestir ropa cómoda y de fácil acceso, ya que se le pedirá que se descubra el abdomen. Si el paciente toma medicamentos, debe llevar una lista de los mismos para facilitar la comunicación con el médico.
Importancia de la preparación adecuada
Una preparación adecuada para un ultrasonido hepatobiliar es crucial para que los resultados sean lo más precisos posibles. Al seguir las indicaciones médicas, se garantiza que el examen sea efectivo y que los profesionales de la salud puedan identificar posibles afecciones de manera oportuna. Realizarse estudios periódicos, como el ultrasonido hepatobiliar, es una manera importante de monitorear la salud hepática y biliar, lo que permite tomar decisiones informadas sobre el tratamiento y cuidado preventivo.
Mantener un control regular sobre la salud es fundamental, y realizarse pruebas de laboratorio como el ultrasonido hepatobiliar puede ayudar a detectar condiciones de manera temprana. No subestime la importancia de cuidar su bienestar y acuda a su médico para discutir las opciones de diagnóstico apropiadas.

-
¿Qué es una tomografía y para qué se utiliza?
SRC:SelfWritten
-
¿Cuánto cuesta el tamiz neonatal en laboratorios privados?
SRC:SelfWritten
 El tamiz neonatal es una prueba fundamental para detectar enfermedades congénitas y metabólicas en los recién nacidos. Esta prueba, que se realiza en las primeras horas de vida del bebé, permite identificar trastornos que, si no se tratan de manera temprana, pueden tener consecuencias graves para la salud del niño. Además de ser una práctica estándar en muchos hospitales y clínicas, algunos padres optan por realizar el tamiz neonatal en laboratorios privados, lo que plantea la pregunta: ¿cuánto cuesta el tamiz neonatal en estos establecimientos?
El tamiz neonatal es una prueba fundamental para detectar enfermedades congénitas y metabólicas en los recién nacidos. Esta prueba, que se realiza en las primeras horas de vida del bebé, permite identificar trastornos que, si no se tratan de manera temprana, pueden tener consecuencias graves para la salud del niño. Además de ser una práctica estándar en muchos hospitales y clínicas, algunos padres optan por realizar el tamiz neonatal en laboratorios privados, lo que plantea la pregunta: ¿cuánto cuesta el tamiz neonatal en estos establecimientos?Costo de la prueba en laboratorios privados
El costo del tamiz neonatal en laboratorios privados puede variar considerablemente dependiendo de varios factores, como la ubicación geográfica, la tecnología utilizada, y las enfermedades que se incluyen en el panel de detección. En general, los precios oscilan entre 800 y 2,000 pesos mexicanos, aunque en algunas clínicas de mayor especialización, el costo podría ser más alto. Es importante tener en cuenta que este costo cubre tanto la recolección de la muestra de sangre como el análisis en el laboratorio.
Factores que influyen en el precio
Existen diversos factores que influyen en el costo del tamiz neonatal en laboratorios privados. Uno de los más importantes es el número de enfermedades que se detectan en el examen. En algunos laboratorios privados, se ofrecen paneles de tamizaje más extensos que incluyen una mayor cantidad de trastornos genéticos, metabólicos y endocrinos. Estos paneles más completos pueden elevar el precio de la prueba, pero también ofrecen una mayor cobertura para detectar posibles enfermedades.
Otro factor a considerar es la tecnología utilizada en el análisis. Los laboratorios que emplean tecnologías avanzadas o equipos de última generación para realizar los exámenes pueden cobrar más por la prueba, aunque esto también puede garantizar una mayor precisión y fiabilidad en los resultados. Adicionalmente, algunos laboratorios privados ofrecen un servicio más personalizado, con seguimiento continuo y resultados rápidos, lo que puede aumentar el costo de la prueba.
¿Es más caro en hospitales privados que en laboratorios independientes?
En términos generales, el costo del tamiz neonatal en hospitales privados suele ser más alto que en laboratorios independientes, debido a los costos adicionales asociados con la infraestructura hospitalaria, atención médica y otros servicios complementarios. Sin embargo, algunos hospitales privados pueden ofrecer precios competitivos para pruebas como el tamiz neonatal, especialmente si se realizan como parte de un paquete de atención postnatal.
Opciones de financiamiento y seguros médicos
Algunos laboratorios privados y hospitales ofrecen opciones de financiamiento para que los padres puedan pagar la prueba en cómodas mensualidades. Además, es posible que algunos seguros médicos cubran el costo del tamiz neonatal, dependiendo de las pólizas contratadas. Por lo tanto, es recomendable consultar con la aseguradora o con el laboratorio privado para obtener detalles sobre la cobertura y las opciones de pago disponibles.
La importancia de la prueba a pesar del costo
El tamiz neonatal es una prueba esencial que debe realizarse independientemente del costo. Detectar enfermedades graves en sus primeras etapas permite a los médicos iniciar el tratamiento adecuado de manera temprana, lo que puede mejorar significativamente la salud y el desarrollo del bebé. Aunque el precio pueda variar, la inversión en esta prueba es crucial para garantizar el bienestar del niño a largo plazo.
Si eres padre o madre, te recomendamos realizarte esta prueba en el laboratorio de tu confianza para asegurar la salud de tu bebé. No dudes en consultar opciones de pago o seguros que puedan cubrir los costos de la prueba, y prioriza siempre la salud de tu hijo.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 El
El 
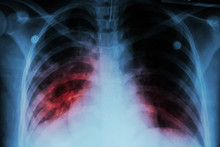 Una tele de tórax se obtiene mediante rayos X dirigidos al tórax del paciente, capturando una imagen que permite visualizar estructuras como los pulmones, el corazón y la caja torácica. En la mayoría de los centros médicos modernos, este estudio se realiza con equipos digitales, lo que agiliza el proceso de adquisición y permite que las imágenes sean revisadas casi de inmediato.
Una tele de tórax se obtiene mediante rayos X dirigidos al tórax del paciente, capturando una imagen que permite visualizar estructuras como los pulmones, el corazón y la caja torácica. En la mayoría de los centros médicos modernos, este estudio se realiza con equipos digitales, lo que agiliza el proceso de adquisición y permite que las imágenes sean revisadas casi de inmediato.